车祸后Ct检查偶然见颅内异常信号
病历摘要
患者 女,34岁,18天前因车祸行头部CT检查偶然发现颅内有异常信号。
患者于18天前遭遇车祸,导致轻微头部外伤,当时仅轻度头痛,无头晕呕吐等不适症状。在当地医院做头部CT检查,发现左侧脑室三角区有异常占位信号。随即又行头部MR平扫及增强检查,示左侧脑室三角区占位。患者为进一步诊治转来我院。患者平素体健,回忆近年来无头痛、头晕等异常情况,饮食睡眠正常,无手术及药物过敏史。生长及智力发育正常。已婚,育有1女体健,家族成员中无类似病史或其他遗传病史。体格检查神经系统无任何阳性体征。
辅助检查 头部MR:左侧脑室三角区可见大小约1.8×1.2 cm的卵圆形长T1略等T2信号,注药后病灶明显均匀强化。考虑①脉络丛乳头状瘤;②脑膜瘤。
入院诊断 颅内占位病变(左侧脑室) 脑膜瘤 脉络丛乳头状瘤?
, http://www.100md.com
诊治经过 患者入院后各项辅助检查均正常。因患者本身没有任何阳性症状或体征,因此对手术格外慎重。科内讨论认为,对于脑室内肿瘤虽然暂时没有症状,但肿瘤继续生长可能堵塞室间孔,引起脑积水,因此仍有手术指征。目前对于侧脑室手术,我们可以在导航系统的帮助下准确定位,个性化设计手术入路,避开重要功能区,术中再用神经内镜辅助,从近距离观察脑室内结构及其与肿瘤的关系,实现微创手术。经充分准备后,患者接受开颅手术。术中上头架后,先在计算机导航辅助下确定病变在头皮投影,取左三角区直切口约5 cm,切开皮肤,暴露颅骨外板。钻骨孔前再次导航确认部位。钻骨孔1个,沿骨孔铣刀铣下小骨瓣直径约2.5 cm。放射状剪开硬膜翻开,脑表面未见异常。显微镜下导航确定病变部位后,沿脑沟探查,皮层下约4 cm进入侧脑室,即见肿瘤,粉红色,质软,血供较丰富,直径约1.5 cm。周边脑室壁结构正常。沿肿瘤周边分离,电灼后完整切除,内镜探查术野无肿瘤残余,彻底止血,术腔贴敷止血纱布,杆菌肽盐水反复冲洗清亮后,严密缝合硬膜。皮肤伤口行皮内缝合。术中自体血回收输入350 mk。手术病理报告“内皮型脑膜瘤”。术后患者恢复很快,5天后即出院。无任何神经系统并发症。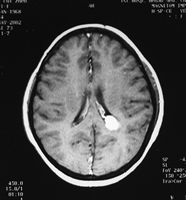

, 百拇医药
图1
术前MRI
图2
术中见到肿瘤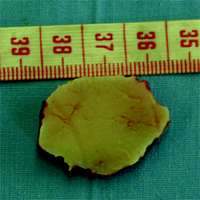
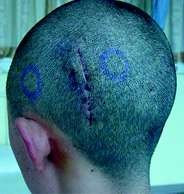
图3
术中小骨窗微创开颅
图4
术后显示小切口
病例讨论
, 百拇医药
神经外科医师 侧脑室内常见肿瘤包括室管膜瘤、脑膜瘤和脉络丛乳头状瘤。有些侧脑室周围的胶质瘤也可向脑室内生长。其中室管膜瘤来源于侧脑室壁的室管膜细胞,多发生于侧脑室前角或侧脑室体部,生长缓慢。一经诊断应及时手术治疗。手术目的是切除肿瘤并解除脑脊液循环通路梗阻。侧脑室脑膜瘤好发于侧脑室三角区,多起于侧脑室脉络丛,肿瘤生长缓慢,可充满侧脑室三角区、枕角和颞角。有些病例,如本例患者,因肿瘤未阻塞室间孔,因此没有明显的颅内压增高症状。脑膜瘤一般可以手术全切,而且预后良好,应及早手术。侧脑室的脉络丛乳头状瘤多发生于儿童,甚至新生儿。肿瘤常位于三角区,多属良性,在侧脑室与脉络丛相连而往往呈游离状。除少数与脑室壁粘连甚紧外,多数情况可望全切,病人可能治愈。
神经外科医师 侧脑室肿瘤有几种常用的手术入路,(1)额前入路:可经额中回皮质造瘘进入侧脑室前部。适用于肿瘤位于侧脑室前角,侧脑室较大者。但对肿瘤较小,侧脑室体积正常者,会造成较大的脑皮质损害。因此有人采用额部开颅经胼胝体前入路,可适用于侧脑室不大或稍大的肿瘤,尤其是肿瘤位于优势半球时,这一入路可减少对神经功能的损害。(2)颞顶枕(三角区)入路。主要适用于位于侧脑室的脑膜瘤或脉络丛乳头状瘤。开颅后剪开硬脑膜,可选用不同的皮层切口,如顶后、颞顶、颞中上回切口。无论什么切口,应保持沿脑回方向切开,避开重要功能区,尽可能的减少损伤脑组织。本例患者正可以选择这一入路,借助导航系统和神经内镜的帮助,在微创小骨瓣开颅的情况下,可以实现病灶的准确定位,同时在术中动态监测,保证在完整切除病变的同时,将正常脑组织和周围神经血管的不必要损伤减少到最低程度。(3)枕部入路:适用于肿瘤位于枕角者。手术中在进入侧脑室后,如室间孔通畅,应放入棉条将室间孔堵住,防止切除肿瘤时出血,经室间孔流向脑室系统,造成脑室系统梗阻以及因血液刺激造成病人术后发热。对向第三脑室生长的肿瘤也应一并切除,打通脑脊液循环通路。侧脑室脑膜瘤表面光滑或呈结节状。如肿瘤较小,通常可在瘤的前极找到脉络膜前动脉,将此供应肿瘤动脉电灼后剪断,即可完整地游离出肿瘤。如肿瘤较大,寻找供应动脉的脉络丛前动脉常有困难。此时可先分块切除肿瘤,待瘤体变小后再从四周分离,结扎此动脉后将残存肿瘤彻底切除。侧脑室手术止血必须彻底,这是关系手术成功非常关键的一步。侧脑室内手术后是否放引流管,依手术者习惯而定,但不能做为止血欠佳之依赖。如置脑室内引流管,术后可留24~48小时。引流管的位置要保持适当,不可过低,以防止脑脊液过分外引流,引起术后低颅压和颅内血肿。
, 百拇医药
神经放射科医师 侧脑室内不同类型的肿瘤有各自的影像学特点,绝大多数脑膜瘤发生在侧脑室的三角区,约占颅内脑膜瘤的2%,主要见于成人,女性多见,有好发于左侧的倾向。头颅CT可见肿物绝大多数呈高密度,边缘光滑均匀一致的强化团块,可有钙化。肿瘤多由脉络膜动脉供血,增强检查可见粗大的脉络膜动脉向肿瘤供血。脑膜瘤在MR表现为轮廓清楚,T1一般是低信号,有明显的增强效果,但其信号可受血管密度、钙化、囊变等因素的影响而呈不均匀状。侧脑室室管膜瘤在CT上可见脑室内等密度占位,伴多发斑点状钙化及小囊变,肿瘤多为分叶状,边缘不规则,不均匀强化。脉络丛乳头状瘤起源于脉络丛上皮,约占颅内肿瘤的0.5%,其中50%见于第四脑室, 其次在侧脑室的三角区和体部。三角区脉络丛乳头状瘤在CT表现为高密度,均一强化。肿瘤呈不规则,小分叶表现,状如菜花,常合并有交通性脑积水,肿瘤多有钙化。当肿瘤切除后,脑积水可完全消失。
神经病理科医师 脑膜瘤的发病率仅次于胶质瘤,占颅内肿瘤的第二位。从病理上看,脑膜瘤起源于蛛网膜颗粒,多发生在幕上,其好发部位依次为大脑凸面、矢状窦旁、蝶骨嵴、大脑镰、鞍结节等。脑膜瘤境界清楚,包膜相对完整,部分肿瘤边缘的瘤细胞可向邻近组织呈侵袭性生长,这是部分病例术后复发及术中需要扩大切除范围的主要原因。
, 百拇医药
最后诊断 颅内占位病变(左侧脑室) 脑膜瘤。(赵元立)
点 评
赵继宗教授 脑室内肿瘤约占中枢神经系统肿瘤的10%,它既包括原发于脑室本身结构(如室管膜、脉络丛)的肿瘤,也包括发生于脑室旁结构病灶部分或全部突入脑室内的肿瘤,如髓母细胞瘤、胶质瘤。脑室肿瘤术前正确诊断,对治疗方式的选择及预后的判断均具有重要意义。
原发于脑室内的肿瘤多起源于脑室壁,常为良性,可手术切除,愈后良好。而起源于脑室邻近组织,如丘脑、尾状核、胼胝体、脑干和小脑蚓部等累及脑室旁的肿瘤常是各种类型的胶质瘤,难以通过手术根治,有人称之为假性脑室内肿瘤,因此常需要加以鉴别。
脑室内肿瘤常引起局部脑室扩大,残留的部分脑室腔围绕肿瘤。一侧室间孔区的肿瘤会引起额角或同侧侧脑室扩大,侧脑室三角区肿瘤常伴有枕角和颞角扩大。而脑室旁肿瘤常引起邻近脑室受压、移位,肿瘤中心可位于脑室系统外。肿瘤周围脑组织可有广泛水肿,此是鉴别要点之一。
, 百拇医药
脑室系统内的脑脊液可减少,构成了颅内压力的缓冲带。当脑室内肿瘤早期较小时,排除部分脑脊液,而维持正常颅内压,常常不引起任何颅内压增高症状。对于良性肿瘤而言,因肿瘤生长缓慢,病人对颅内压力变化的逐渐适应,可长期不被发现。脑室内肿瘤产生症状的原因是肿瘤影响脑脊液循环引起颅内高压,或者因压迫或侵犯邻近脑组织,以室间孔区、三脑室及四脑室的肿瘤症状出现较早。多数病人早期出现头晕、头痛,时隐时现呈间歇性发作,经对症治疗可暂时缓解或不治而自行缓解。以后可出现头痛加重、呕吐、视力减退、走路不稳,进而肢体麻木、乏力、意识障碍。部分病人可有明显的强迫头位或体位,系由于肿瘤悬于脑室内,类似活瓣作用而引起体位性高颅压所致。而位于脑室较宽阔处如三角区和侧脑室体部的肿瘤,因长期缺乏临床症状,病人因外伤、体检或其他原因进行影像学检查时被偶然发现。本例患者正是一个典型的病例。
1996-1999年天坛医院收治的侧脑室肿瘤病人42例,占同期收治颅内肿瘤病人5700例的0.74%。其中男29例(67.4%)女14例(32.6%)。平均年龄30.1岁,年龄最小5岁,最大64岁。病史0~10年(因外伤CT检查时发现),平均13.9月。临床表现主要是梗阻性脑积水引起的高颅压,脑组织压迫症状少见。未见癫痫发作。最常见临床表现有头痛、视乳头水肿、恶心呕吐、视力视野损害(23.3%)、肢体瘫痪(16.3%)、肢体麻木(4.7%)、共济失调(4.7%)、复视(4.7%)。最常见的肿瘤是星形细胞瘤(16.3%)、脑膜瘤(14%)和少支胶质细胞瘤(11.6%)。
, http://www.100md.com
手术切除肿瘤是原发脑室内肿瘤的主要治疗方式,原则上应全切除肿瘤并恢复脑脊液循环通路。在确定手术方案时,应对病人的所有情况及临床资料进行综合考虑。根据病人的一般状况以及肿瘤的位置、大小及供血情况选择手术时机、入路及合理的切口。手术入路应力求避开脑皮质重要功能区。
侧脑室肿瘤术后出现的主要并发症是脑积水。为避免出现术后脑积水,注意脑室内不要放置明胶海绵止血,肿瘤切除后充分冲洗脑室,必要时可放置脑室外引流。放置脑室外引流的目的是引流含血的脑脊液,防止术后出血积存在脑室系统中,出现脑室刺激性高热,或引起脑积水。放置引流管,使硬脑膜缝合不紧密,易出现脑脊液漏或皮下积液。另外,外引流改变了脑脊液自然的循环方式,影响脑脊液正常通路的建立。因此,对侧脑室肿瘤术后是否常规放置引流管,有不同看法。, http://www.100md.com
患者 女,34岁,18天前因车祸行头部CT检查偶然发现颅内有异常信号。
患者于18天前遭遇车祸,导致轻微头部外伤,当时仅轻度头痛,无头晕呕吐等不适症状。在当地医院做头部CT检查,发现左侧脑室三角区有异常占位信号。随即又行头部MR平扫及增强检查,示左侧脑室三角区占位。患者为进一步诊治转来我院。患者平素体健,回忆近年来无头痛、头晕等异常情况,饮食睡眠正常,无手术及药物过敏史。生长及智力发育正常。已婚,育有1女体健,家族成员中无类似病史或其他遗传病史。体格检查神经系统无任何阳性体征。
辅助检查 头部MR:左侧脑室三角区可见大小约1.8×1.2 cm的卵圆形长T1略等T2信号,注药后病灶明显均匀强化。考虑①脉络丛乳头状瘤;②脑膜瘤。
入院诊断 颅内占位病变(左侧脑室) 脑膜瘤 脉络丛乳头状瘤?
, http://www.100md.com
诊治经过 患者入院后各项辅助检查均正常。因患者本身没有任何阳性症状或体征,因此对手术格外慎重。科内讨论认为,对于脑室内肿瘤虽然暂时没有症状,但肿瘤继续生长可能堵塞室间孔,引起脑积水,因此仍有手术指征。目前对于侧脑室手术,我们可以在导航系统的帮助下准确定位,个性化设计手术入路,避开重要功能区,术中再用神经内镜辅助,从近距离观察脑室内结构及其与肿瘤的关系,实现微创手术。经充分准备后,患者接受开颅手术。术中上头架后,先在计算机导航辅助下确定病变在头皮投影,取左三角区直切口约5 cm,切开皮肤,暴露颅骨外板。钻骨孔前再次导航确认部位。钻骨孔1个,沿骨孔铣刀铣下小骨瓣直径约2.5 cm。放射状剪开硬膜翻开,脑表面未见异常。显微镜下导航确定病变部位后,沿脑沟探查,皮层下约4 cm进入侧脑室,即见肿瘤,粉红色,质软,血供较丰富,直径约1.5 cm。周边脑室壁结构正常。沿肿瘤周边分离,电灼后完整切除,内镜探查术野无肿瘤残余,彻底止血,术腔贴敷止血纱布,杆菌肽盐水反复冲洗清亮后,严密缝合硬膜。皮肤伤口行皮内缝合。术中自体血回收输入350 mk。手术病理报告“内皮型脑膜瘤”。术后患者恢复很快,5天后即出院。无任何神经系统并发症。


, 百拇医药
图1
术前MRI
图2
术中见到肿瘤


图3
术中小骨窗微创开颅
图4
术后显示小切口
病例讨论
, 百拇医药
神经外科医师 侧脑室内常见肿瘤包括室管膜瘤、脑膜瘤和脉络丛乳头状瘤。有些侧脑室周围的胶质瘤也可向脑室内生长。其中室管膜瘤来源于侧脑室壁的室管膜细胞,多发生于侧脑室前角或侧脑室体部,生长缓慢。一经诊断应及时手术治疗。手术目的是切除肿瘤并解除脑脊液循环通路梗阻。侧脑室脑膜瘤好发于侧脑室三角区,多起于侧脑室脉络丛,肿瘤生长缓慢,可充满侧脑室三角区、枕角和颞角。有些病例,如本例患者,因肿瘤未阻塞室间孔,因此没有明显的颅内压增高症状。脑膜瘤一般可以手术全切,而且预后良好,应及早手术。侧脑室的脉络丛乳头状瘤多发生于儿童,甚至新生儿。肿瘤常位于三角区,多属良性,在侧脑室与脉络丛相连而往往呈游离状。除少数与脑室壁粘连甚紧外,多数情况可望全切,病人可能治愈。
神经外科医师 侧脑室肿瘤有几种常用的手术入路,(1)额前入路:可经额中回皮质造瘘进入侧脑室前部。适用于肿瘤位于侧脑室前角,侧脑室较大者。但对肿瘤较小,侧脑室体积正常者,会造成较大的脑皮质损害。因此有人采用额部开颅经胼胝体前入路,可适用于侧脑室不大或稍大的肿瘤,尤其是肿瘤位于优势半球时,这一入路可减少对神经功能的损害。(2)颞顶枕(三角区)入路。主要适用于位于侧脑室的脑膜瘤或脉络丛乳头状瘤。开颅后剪开硬脑膜,可选用不同的皮层切口,如顶后、颞顶、颞中上回切口。无论什么切口,应保持沿脑回方向切开,避开重要功能区,尽可能的减少损伤脑组织。本例患者正可以选择这一入路,借助导航系统和神经内镜的帮助,在微创小骨瓣开颅的情况下,可以实现病灶的准确定位,同时在术中动态监测,保证在完整切除病变的同时,将正常脑组织和周围神经血管的不必要损伤减少到最低程度。(3)枕部入路:适用于肿瘤位于枕角者。手术中在进入侧脑室后,如室间孔通畅,应放入棉条将室间孔堵住,防止切除肿瘤时出血,经室间孔流向脑室系统,造成脑室系统梗阻以及因血液刺激造成病人术后发热。对向第三脑室生长的肿瘤也应一并切除,打通脑脊液循环通路。侧脑室脑膜瘤表面光滑或呈结节状。如肿瘤较小,通常可在瘤的前极找到脉络膜前动脉,将此供应肿瘤动脉电灼后剪断,即可完整地游离出肿瘤。如肿瘤较大,寻找供应动脉的脉络丛前动脉常有困难。此时可先分块切除肿瘤,待瘤体变小后再从四周分离,结扎此动脉后将残存肿瘤彻底切除。侧脑室手术止血必须彻底,这是关系手术成功非常关键的一步。侧脑室内手术后是否放引流管,依手术者习惯而定,但不能做为止血欠佳之依赖。如置脑室内引流管,术后可留24~48小时。引流管的位置要保持适当,不可过低,以防止脑脊液过分外引流,引起术后低颅压和颅内血肿。
, 百拇医药
神经放射科医师 侧脑室内不同类型的肿瘤有各自的影像学特点,绝大多数脑膜瘤发生在侧脑室的三角区,约占颅内脑膜瘤的2%,主要见于成人,女性多见,有好发于左侧的倾向。头颅CT可见肿物绝大多数呈高密度,边缘光滑均匀一致的强化团块,可有钙化。肿瘤多由脉络膜动脉供血,增强检查可见粗大的脉络膜动脉向肿瘤供血。脑膜瘤在MR表现为轮廓清楚,T1一般是低信号,有明显的增强效果,但其信号可受血管密度、钙化、囊变等因素的影响而呈不均匀状。侧脑室室管膜瘤在CT上可见脑室内等密度占位,伴多发斑点状钙化及小囊变,肿瘤多为分叶状,边缘不规则,不均匀强化。脉络丛乳头状瘤起源于脉络丛上皮,约占颅内肿瘤的0.5%,其中50%见于第四脑室, 其次在侧脑室的三角区和体部。三角区脉络丛乳头状瘤在CT表现为高密度,均一强化。肿瘤呈不规则,小分叶表现,状如菜花,常合并有交通性脑积水,肿瘤多有钙化。当肿瘤切除后,脑积水可完全消失。
神经病理科医师 脑膜瘤的发病率仅次于胶质瘤,占颅内肿瘤的第二位。从病理上看,脑膜瘤起源于蛛网膜颗粒,多发生在幕上,其好发部位依次为大脑凸面、矢状窦旁、蝶骨嵴、大脑镰、鞍结节等。脑膜瘤境界清楚,包膜相对完整,部分肿瘤边缘的瘤细胞可向邻近组织呈侵袭性生长,这是部分病例术后复发及术中需要扩大切除范围的主要原因。
, 百拇医药
最后诊断 颅内占位病变(左侧脑室) 脑膜瘤。(赵元立)
点 评
赵继宗教授 脑室内肿瘤约占中枢神经系统肿瘤的10%,它既包括原发于脑室本身结构(如室管膜、脉络丛)的肿瘤,也包括发生于脑室旁结构病灶部分或全部突入脑室内的肿瘤,如髓母细胞瘤、胶质瘤。脑室肿瘤术前正确诊断,对治疗方式的选择及预后的判断均具有重要意义。
原发于脑室内的肿瘤多起源于脑室壁,常为良性,可手术切除,愈后良好。而起源于脑室邻近组织,如丘脑、尾状核、胼胝体、脑干和小脑蚓部等累及脑室旁的肿瘤常是各种类型的胶质瘤,难以通过手术根治,有人称之为假性脑室内肿瘤,因此常需要加以鉴别。
脑室内肿瘤常引起局部脑室扩大,残留的部分脑室腔围绕肿瘤。一侧室间孔区的肿瘤会引起额角或同侧侧脑室扩大,侧脑室三角区肿瘤常伴有枕角和颞角扩大。而脑室旁肿瘤常引起邻近脑室受压、移位,肿瘤中心可位于脑室系统外。肿瘤周围脑组织可有广泛水肿,此是鉴别要点之一。
, 百拇医药
脑室系统内的脑脊液可减少,构成了颅内压力的缓冲带。当脑室内肿瘤早期较小时,排除部分脑脊液,而维持正常颅内压,常常不引起任何颅内压增高症状。对于良性肿瘤而言,因肿瘤生长缓慢,病人对颅内压力变化的逐渐适应,可长期不被发现。脑室内肿瘤产生症状的原因是肿瘤影响脑脊液循环引起颅内高压,或者因压迫或侵犯邻近脑组织,以室间孔区、三脑室及四脑室的肿瘤症状出现较早。多数病人早期出现头晕、头痛,时隐时现呈间歇性发作,经对症治疗可暂时缓解或不治而自行缓解。以后可出现头痛加重、呕吐、视力减退、走路不稳,进而肢体麻木、乏力、意识障碍。部分病人可有明显的强迫头位或体位,系由于肿瘤悬于脑室内,类似活瓣作用而引起体位性高颅压所致。而位于脑室较宽阔处如三角区和侧脑室体部的肿瘤,因长期缺乏临床症状,病人因外伤、体检或其他原因进行影像学检查时被偶然发现。本例患者正是一个典型的病例。
1996-1999年天坛医院收治的侧脑室肿瘤病人42例,占同期收治颅内肿瘤病人5700例的0.74%。其中男29例(67.4%)女14例(32.6%)。平均年龄30.1岁,年龄最小5岁,最大64岁。病史0~10年(因外伤CT检查时发现),平均13.9月。临床表现主要是梗阻性脑积水引起的高颅压,脑组织压迫症状少见。未见癫痫发作。最常见临床表现有头痛、视乳头水肿、恶心呕吐、视力视野损害(23.3%)、肢体瘫痪(16.3%)、肢体麻木(4.7%)、共济失调(4.7%)、复视(4.7%)。最常见的肿瘤是星形细胞瘤(16.3%)、脑膜瘤(14%)和少支胶质细胞瘤(11.6%)。
, http://www.100md.com
手术切除肿瘤是原发脑室内肿瘤的主要治疗方式,原则上应全切除肿瘤并恢复脑脊液循环通路。在确定手术方案时,应对病人的所有情况及临床资料进行综合考虑。根据病人的一般状况以及肿瘤的位置、大小及供血情况选择手术时机、入路及合理的切口。手术入路应力求避开脑皮质重要功能区。
侧脑室肿瘤术后出现的主要并发症是脑积水。为避免出现术后脑积水,注意脑室内不要放置明胶海绵止血,肿瘤切除后充分冲洗脑室,必要时可放置脑室外引流。放置脑室外引流的目的是引流含血的脑脊液,防止术后出血积存在脑室系统中,出现脑室刺激性高热,或引起脑积水。放置引流管,使硬脑膜缝合不紧密,易出现脑脊液漏或皮下积液。另外,外引流改变了脑脊液自然的循环方式,影响脑脊液正常通路的建立。因此,对侧脑室肿瘤术后是否常规放置引流管,有不同看法。, http://www.100md.com