颌面部良性肿瘤
http://www.100md.com
大众医药网
【概述】
颌面部良性肿瘤以上皮性肿瘤和牙源性肿瘤为多见。牙源性肿瘤有来自上皮组织的造釉细胞瘤、牙源性钙化上皮瘤,牙源性钙化囊肿和牙源性腺样瘤等;来自间叶组织的牙源性肿瘤有牙源性纤维瘤,牙源性粘液瘤,牙本质瘤,牙骨质瘤,牙骨质母细胞瘤和化牙骨质纤维瘤等;混合性的牙源性肿瘤则有混合型牙瘤,组合型牙瘤,造釉细胞牙瘤和造釉细胞纤维瘤等。其中以造釉细胞瘤最为多见。
其它的上皮性肿瘤中以涎腺多形性腺瘤(混合瘤)和口腔粘膜的乳头状瘤为多见,其中尤以腮腺多形性腺瘤最为多见。
颌面部良性肿瘤生长缓慢,多无自觉症状,肿瘤增大后可引起面部畸形。发生在口腔内、舌根、软腭或咽侧壁等部位的肿瘤,可妨碍讲话、咀嚼,甚至发生呼吸和吞咽的困难。
(一)颌骨造釉细胞瘤 是颌骨中心性牙源性上皮组织肿瘤,我国和部分亚洲、非洲国家比较多见,占所有牙源性肿瘤的63.2%~25%。美国及欧洲国家较为少见,仅占所有牙源性肿瘤的1%左右。过去称为牙釉质瘤,由于既无牙釉质,亦非硬组织肿瘤,故此名称已不再用。大多数学者认为其组织来自造牙器官的牙板、造釉器或牙周剩余上皮;还可来自滤泡囊肿和口腔粘膜的基底细胞。绝大多数发生在颌骨、下颌骨尤为多见,偶尔可见于胫骨或脑垂体内,可能是口腔粘膜基底细胞或其它异位上皮发展而来。
, http://www.100md.com
病理:造釉细胞虽常有纤维包膜,但有的不完整,剖面呈囊性或实质性,或两者同时存在,但以囊性为多见,囊腔中有黄色囊液,含有胆固醇结晶,实质部分呈白色或灰白色。镜下见肿瘤为大小不同团块或呈条索状排列,团块边缘为立方形或高柱状细胞排列成栅状,团块中央为星形细胞,形成网状结构,此与造釉器甚为相似,肿瘤中央变性液化,形成囊肿。按WHO分类将其分为五种类型即:滤泡型、丛状型、颗粒细胞型、鳞状化生型和基底细胞型。颌骨造釉细胞瘤虽为良性肿瘤,但有局部浸润性,术后可有复发及恶变。因此,具有潜在的恶性倾向。
临床表现:多见于青壮年,男女无差别,80%发生在下颌骨(图19-10)其中70%见于下颌磨牙区,下颌角及下颌骨升支。非洲的报告则多见于下颌骨正中联合处及磨牙区。发生在上颌骨较少见。肿瘤增大缓慢,病程平均为5~6年,亦可长达30~40年。早期无任何症状,逐渐增大后使颌骨膨隆,且多向唇颊侧扩展,引起面颊部肿胀畸形。文献报告最大1例竟重达1.5kg,下缘达第二肋骨水平。牙齿可被推移,松动、脱落、出现咬合错乱。颌骨骨质被压迫吸收变薄,按之有乒乓球样感,少数可致病理骨折及下颌运动障碍,影响说话、吞咽等功能。肿瘤表面口腔粘膜可被对合牙咬破,发生溃烂、感染及出血。可因并发感染,反复发作并在面部形成瘘管。发生在上颌骨可侵入鼻腔,上颌窦,鼻泪管及眼眶,引起流泪、鼻塞,眼球上抬等症状。发生在颁骨和牙列周围软组织的外周性造釉细胞瘤,其临床生物学行为较发生在颌骨内者好,在软组织内呈活动性,质地偏硬,无浸润性生长肿块。骨组织被压迫吸收,但很少直接破坏骨组织。来自牙源性囊肿的造釉细胞瘤或称壁性造釉细胞瘤,其临床表现与一般牙源性囊肿相同,只是在囊壁部分区域中,见有明显增厚或呈结节状突入囊腔中。
, 百拇医药
X线检查显示为囊腔大小悬殊的多房性密度减低区,(图19-11)囊壁周围边缘不整齐,呈半月形切迹,囊内牙根呈刀切样或锯齿状吸收,囊腔内可含有牙齿及钙化点。少数呈单房性或实质性肿瘤的X线表现。CT扫描可分辨出普通X线片不能显示的肿瘤实质性和囊性以及肿瘤的实际范围。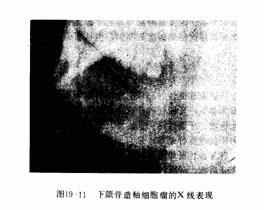
诊断和鉴别诊断:根据病史、临床表现、穿刺检查及X线表现,可作出初步诊断,但仍难以与多房性滤泡囊肿、牙源性钙化囊肿、牙源性钙化上皮瘤等相鉴别。手术时应作冰冻切片检查,根据组织学特征,才能作出病理诊断。
1.多房性滤泡囊肿 X线显示囊腔较大,其大小不似造釉细胞瘤有明显悬殊,牙根吸收亦不如造釉细胞瘤明显,且无钙化点。
2.牙源性钙化囊肿 少见。临床与X线表现与造釉细胞瘤相似,常为囊性,87%发生在第一磨牙及前磨牙区,囊壁较厚,内壁有大量白色颗粒状钙化物或豆渣样物质附着。X线表现多为单房透光阴影,边界清楚,囊内可见不透光钙化灶,形态大小不一,多为不规则形,有的似牙样结构。部分可表现为多房性。
, 百拇医药
3.牙源性钙化上皮瘤 更为少见,X线表现为单囊或多囊性改变,有局部浸润性,临床上常被误诊为造釉细胞瘤。病理组织学检查后才被确诊,病理学诊断条件为:瘤细胞呈多边形,轮廓清楚,有清楚细胞间桥,核深染,可见多核,巨核细胞,核分裂罕见,在瘤细胞团块内,可见圆形嗜伊红的均质性物质,此物质常发生钙化,形成同层钙化小体,或融合成不规则钙化团块。X线片显示骨皮质膨胀变薄,呈单房或多房透光区,并可见多少不等的不透光斑点或团块。50%含有埋伏牙。
4.牙源性粘液瘤 来源于牙胚的间叶部分。X线显示为大小不等的小房密度减低区,或呈蜂窝状透光区,有局部浸润性,可累及周围软组织。
治疗:外科手术为主,手术时应作冰冻切片检查以确定诊断、造釉细胞瘤有潜在的恶性倾向,因此不宜作单纯的刮治术,应在周围正常骨质的0.5cm处切除肿瘤,较小的肿瘤可作颌骨方块切除,以保持颌骨的连续性,较大肿瘤无法保留下颌骨下缘时,应作下颌骨部分切除及立即植骨术。采用自体肋骨或髂骨移植,亦可采用显微外科技术,作带有旋髂深血管的髂骨移植,重建下颌骨。上颌骨实质性造釉细胞瘤作保留粘膜的上颌骨部分切除术。儿童造釉细胞瘤多呈单囊性,病变范围局限,可采用刮治及冷冻,术后应定期随访,如肿瘤大,必须行下颌骨切除时,亦应作立即植骨,以恢复其功能和外形,对来自牙源性囊肿的造釉细胞瘤或壁性造釉细胞瘤,术中应仔细检查囊壁,选择囊壁增厚的区域或结节送冰冻切片检查。确诊后,应切除肿瘤周围的部分颌骨组织。
, 百拇医药
(二)牙瘤 较为少见,是造牙组织在颌骨内异常增殖而形成的良性牙源性肿瘤,其中含有数目不等,各种形状不规则的成形牙齿或不完全成形的牙齿团块,称为组合型牙瘤。如肿瘤中无牙齿形状,只是一团层次紊乱的硬组织团块者,称为混合型牙瘤。肿瘤周围均有纤维包膜,常见于青壮年,生长缓慢,可无任何症状,往往因并发感染才被发现,检查时可见有缺牙。X线片可见颌骨骨质膨隆,有数目很多、形状不同,与牙齿密度相似、类似牙齿的致密团块,与正常骨组织有清晰边界。治疗为外科手术摘除。
(三)涎腺混合瘤 又称多形性腺瘤,是涎腺中最常见的肿瘤,约占所有涎腺肿瘤的50%以上。病理组织学最主要特点是肿瘤性上皮细胞呈片块状或条索状,排列成腺管样或分散在粘液和软骨样基质中,过去认为肿瘤的上皮来自外胚叶,而粘液和软骨样组织则来自中胚叶,故取名为混合瘤。实际上,肿瘤仅来自涎腺上皮,并无中胚叶组织的参与。粘液和软骨样物质是上皮的变性,而非真正的间叶组织来源。混合瘤一词已成为习惯上的用语。并不表示其组织学来源。目前,大多数学者认为涎腺肌上皮细胞对涎腺混合瘤的组成和生长有着极为重要的意义。涎腺混合瘤主要由两种细胞所组成,即上皮细胞和肌上皮细胞。上皮细胞来自腺管上皮,有从闰管样细胞到表皮样细胞的各种类型的上皮细胞,而主要来自闰管上皮。粘液和软骨样组织是由上皮性的肌上皮细胞所产生,由于肌上皮细胞参与肿瘤的组成,造成涎腺混合瘤组织形态上的多样化,因此称为多形性腺瘤。近年来,有人通过电子显微镜观察到混合瘤的软骨样组织中有真性软骨细胞,以及上述的肌上皮细胞可产生间质性粘液等情况,对肌上皮的性质、肿瘤的组织学来源以及混合瘤一词的真正含义又有所争论。
, http://www.100md.com
涎腺混合瘤发生部位以腮腺最多,各部位发生机会大约为:腮腺100∶颌下腺10∶小涎腺10∶舌下腺1。舌下腺良性混合瘤极为罕见,有的认为其发病率几乎为0,小涎腺混合瘤2/3发生在腭部。
涎腺混合瘤具有潜在恶性的生物学行为,如肿瘤包膜不完整,有的包膜内有肿瘤浸润,甚至在周围的腺组织内可见有肿瘤的瘤芽,单纯肿瘤摘除术,虽在肉眼上已将肿瘤连同包膜完整摘除,但术后复发率很高,部分病例在长期病程中或在术后复发时,转变为恶性混合瘤。所以,临床上将涎腺混合瘤视为"临界瘤",即界于良性与恶性之间的一种肿瘤。
临床表现:常见于青壮年,病程短可数周,长可达数十年,平均为3~5年,可维持多年而无变化,但也可在短期内增大加快。直径大小自数毫米至数十厘米,一般为3~5cm左右。呈圆形或卵圆形,表面呈结节状或光滑,界限清楚,与周围组织无粘连,可活动,无压痛,多无自觉症状。
腮腺混合瘤常发生于耳垂周围及耳屏前的腮腺浅部组织内(图19-12),约有7~10%发生在腮腺深部组织,由于位置隐蔽,腮腺深部混合瘤常不易被发现,肿块可向咽侧壁,软腭部隆起,而被误诊为软腭小涎腺混合瘤。发生在下颌骨后凹部位的腮腺混合瘤,肿瘤可被嵌在下颌骨内侧与乳突之间,活动度受到明显限制,此种较为固定的肿瘤,并不表示有恶变。下颌骨后凹型混合瘤常呈哑铃状生长,其在下颌骨内侧的肿瘤的体积,往往超过临床检查时所发现的在面部肿瘤的大小。此外,副腮腺发生的混合瘤可出现在颧骨下方,肿瘤与腮腺本身的腺体无明显联系。腮腺混合瘤即使体积很大,病期很长,也不引起面神经的麻痹。
, http://www.100md.com
颌下腺混合瘤表现为颌下三角区的无痛性肿块,常被误诊为肿大淋巴结,少数发生在颌下腺腺体内侧,口底延长部的混合瘤,肿块向口底隆起,颌下三角的肿瘤反而不明显,而被误为舌下腺的肿瘤,舌下腺混合瘤极为罕见,其涎腺型的肿瘤几乎均为恶性涎腺型肿瘤。
小涎腺混合瘤以发生在腭部为最多,多位于硬软腭交界处,硬腭粘膜缺少粘膜下组织,肿瘤直接与硬腭骨膜相连。因此,腭部混合瘤多无活动度,口腔内小涎腺混合瘤可因食物磨擦、咀嚼等出现浅溃疡,肿瘤体积大时可影响说话、进食和呼吸等。
混合瘤如在短期内生长加快,出现疼痛,固定,特别是出现神经受累症状如面瘫、舌下神经麻痹等,则表示肿瘤有恶变,恶变发生率约在5%左右。
混合瘤术后复发与手术方式有密切关系,单纯的包膜外肿瘤摘除术、手术时切破包膜或切开肿瘤分块取出,或作术前的切取活检等,均可引起混合瘤复发或手术区域的肿瘤种植。复发性的涎腺混合瘤多为多个的结节状,结节甚至可多达数百个,为大小不等的肿瘤结节,广泛分布在上次手术区域的皮下组织、周围肌肉组织和腮腺的腺体组织内。多次复发者其恶变率为9~20%左右。
, 百拇医药
诊断:涎腺混合瘤应根据病史、临床表现和检查作出初步诊断,由于涎腺混合瘤可因术前切取活检造成肿瘤的种植。因此,涎腺肿块应避免作术前的切取活组织检查。涎腺肿瘤组织学类型较为复杂,不同组织学类型的涎腺肿瘤,其生物学行为、手术方式和预后都不一样。因此,涎腺肿块均应在术中作冰冻切片检查,据上海医科大学病理教研室资料统计,冰冻切片准确率可达90%以上。对涎腺肿瘤的组织学诊断,应争取与手术一期完成,根据术中的组织学诊断,及时采取适当的手术方式,或给予及时的追加手术。如等待日后的石蜡切片结果,再作第二次手术,不但增加肿瘤的复发机会,引起肿瘤的种植,而且对面神经的处理将更为困难。
临床的辅助诊断方法尚有涎腺造影,99mTc放射性核素扫描,B型超声波检查,CT扫描以及MRI扫描等,可根据不同情况加以选用。
治疗:单纯肿瘤摘除术,复发率高达25~62.5%,面神经损伤机会也多(10~20%),故不宜采用。保留面神经的腮腺浅叶切除术,颌下腺切除术,包括肿瘤周围一部分正常组织和粘膜的小涎腺混合瘤切除术是目前涎腺混合瘤的主要手术方式。发生在腮腺深叶的混合瘤,在保留面神经腮腺浅叶切除后,应尽量将深叶腺体组织切除。向咽侧壁及软腭隆起的腮腺深叶混合瘤,不应从口内进路切除肿瘤,应作常规腮腺切口,保留面神经进入下颌骨内侧,如肿瘤较大,无法从下颌骨后凹将肿瘤完整取出,可暂时切断下颁骨角,暴露下颌骨内侧及咽旁间隙,肿瘤完整切除后,再将下颌骨复位固定。复发腮腺混合瘤需注意将全部种植有肿瘤结节的组织以及疤痕的完整切除,如无法保留面神经,可作面神经吻合或移植,以重建面神经功能。
(四)腮腺腺淋巴瘤 腮腺腺淋巴瘤在腮腺良性肿瘤中,其发病率仅次于混合瘤,但远不如混合瘤多见。多数认为肿瘤来自腮腺邻近的淋巴结内的异位涎腺组织。1929年Warthin首先作了详细描述,故又称Warthin瘤,或淋巴乳头状囊腺瘤。绝大多数发生在腮腺,只有极少数见于颌下腺。男性多见,占85%,发病年龄平均为55岁左右。一般均见于腮腺下部,接近下颌角处。可有双侧性,偶尔也可见在同一腺体内发生多发性腺淋巴瘤。肿瘤生长缓慢,无自觉症状,肿块呈圆形或卵圆形,表面光滑、质地柔软,可有波动感。切面可见多个不规则囊腔,或有乳头向腔内突起,有包膜。治疗是作肿瘤切除术,尽量将腺体内淋巴结同时摘除,以防止以后发生新的腺淋巴瘤。此瘤极少发生恶变。, http://www.100md.com
颌面部良性肿瘤以上皮性肿瘤和牙源性肿瘤为多见。牙源性肿瘤有来自上皮组织的造釉细胞瘤、牙源性钙化上皮瘤,牙源性钙化囊肿和牙源性腺样瘤等;来自间叶组织的牙源性肿瘤有牙源性纤维瘤,牙源性粘液瘤,牙本质瘤,牙骨质瘤,牙骨质母细胞瘤和化牙骨质纤维瘤等;混合性的牙源性肿瘤则有混合型牙瘤,组合型牙瘤,造釉细胞牙瘤和造釉细胞纤维瘤等。其中以造釉细胞瘤最为多见。
其它的上皮性肿瘤中以涎腺多形性腺瘤(混合瘤)和口腔粘膜的乳头状瘤为多见,其中尤以腮腺多形性腺瘤最为多见。
颌面部良性肿瘤生长缓慢,多无自觉症状,肿瘤增大后可引起面部畸形。发生在口腔内、舌根、软腭或咽侧壁等部位的肿瘤,可妨碍讲话、咀嚼,甚至发生呼吸和吞咽的困难。
(一)颌骨造釉细胞瘤 是颌骨中心性牙源性上皮组织肿瘤,我国和部分亚洲、非洲国家比较多见,占所有牙源性肿瘤的63.2%~25%。美国及欧洲国家较为少见,仅占所有牙源性肿瘤的1%左右。过去称为牙釉质瘤,由于既无牙釉质,亦非硬组织肿瘤,故此名称已不再用。大多数学者认为其组织来自造牙器官的牙板、造釉器或牙周剩余上皮;还可来自滤泡囊肿和口腔粘膜的基底细胞。绝大多数发生在颌骨、下颌骨尤为多见,偶尔可见于胫骨或脑垂体内,可能是口腔粘膜基底细胞或其它异位上皮发展而来。
, http://www.100md.com
病理:造釉细胞虽常有纤维包膜,但有的不完整,剖面呈囊性或实质性,或两者同时存在,但以囊性为多见,囊腔中有黄色囊液,含有胆固醇结晶,实质部分呈白色或灰白色。镜下见肿瘤为大小不同团块或呈条索状排列,团块边缘为立方形或高柱状细胞排列成栅状,团块中央为星形细胞,形成网状结构,此与造釉器甚为相似,肿瘤中央变性液化,形成囊肿。按WHO分类将其分为五种类型即:滤泡型、丛状型、颗粒细胞型、鳞状化生型和基底细胞型。颌骨造釉细胞瘤虽为良性肿瘤,但有局部浸润性,术后可有复发及恶变。因此,具有潜在的恶性倾向。
临床表现:多见于青壮年,男女无差别,80%发生在下颌骨(图19-10)其中70%见于下颌磨牙区,下颌角及下颌骨升支。非洲的报告则多见于下颌骨正中联合处及磨牙区。发生在上颌骨较少见。肿瘤增大缓慢,病程平均为5~6年,亦可长达30~40年。早期无任何症状,逐渐增大后使颌骨膨隆,且多向唇颊侧扩展,引起面颊部肿胀畸形。文献报告最大1例竟重达1.5kg,下缘达第二肋骨水平。牙齿可被推移,松动、脱落、出现咬合错乱。颌骨骨质被压迫吸收变薄,按之有乒乓球样感,少数可致病理骨折及下颌运动障碍,影响说话、吞咽等功能。肿瘤表面口腔粘膜可被对合牙咬破,发生溃烂、感染及出血。可因并发感染,反复发作并在面部形成瘘管。发生在上颌骨可侵入鼻腔,上颌窦,鼻泪管及眼眶,引起流泪、鼻塞,眼球上抬等症状。发生在颁骨和牙列周围软组织的外周性造釉细胞瘤,其临床生物学行为较发生在颌骨内者好,在软组织内呈活动性,质地偏硬,无浸润性生长肿块。骨组织被压迫吸收,但很少直接破坏骨组织。来自牙源性囊肿的造釉细胞瘤或称壁性造釉细胞瘤,其临床表现与一般牙源性囊肿相同,只是在囊壁部分区域中,见有明显增厚或呈结节状突入囊腔中。

, 百拇医药
X线检查显示为囊腔大小悬殊的多房性密度减低区,(图19-11)囊壁周围边缘不整齐,呈半月形切迹,囊内牙根呈刀切样或锯齿状吸收,囊腔内可含有牙齿及钙化点。少数呈单房性或实质性肿瘤的X线表现。CT扫描可分辨出普通X线片不能显示的肿瘤实质性和囊性以及肿瘤的实际范围。

诊断和鉴别诊断:根据病史、临床表现、穿刺检查及X线表现,可作出初步诊断,但仍难以与多房性滤泡囊肿、牙源性钙化囊肿、牙源性钙化上皮瘤等相鉴别。手术时应作冰冻切片检查,根据组织学特征,才能作出病理诊断。
1.多房性滤泡囊肿 X线显示囊腔较大,其大小不似造釉细胞瘤有明显悬殊,牙根吸收亦不如造釉细胞瘤明显,且无钙化点。
2.牙源性钙化囊肿 少见。临床与X线表现与造釉细胞瘤相似,常为囊性,87%发生在第一磨牙及前磨牙区,囊壁较厚,内壁有大量白色颗粒状钙化物或豆渣样物质附着。X线表现多为单房透光阴影,边界清楚,囊内可见不透光钙化灶,形态大小不一,多为不规则形,有的似牙样结构。部分可表现为多房性。
, 百拇医药
3.牙源性钙化上皮瘤 更为少见,X线表现为单囊或多囊性改变,有局部浸润性,临床上常被误诊为造釉细胞瘤。病理组织学检查后才被确诊,病理学诊断条件为:瘤细胞呈多边形,轮廓清楚,有清楚细胞间桥,核深染,可见多核,巨核细胞,核分裂罕见,在瘤细胞团块内,可见圆形嗜伊红的均质性物质,此物质常发生钙化,形成同层钙化小体,或融合成不规则钙化团块。X线片显示骨皮质膨胀变薄,呈单房或多房透光区,并可见多少不等的不透光斑点或团块。50%含有埋伏牙。
4.牙源性粘液瘤 来源于牙胚的间叶部分。X线显示为大小不等的小房密度减低区,或呈蜂窝状透光区,有局部浸润性,可累及周围软组织。
治疗:外科手术为主,手术时应作冰冻切片检查以确定诊断、造釉细胞瘤有潜在的恶性倾向,因此不宜作单纯的刮治术,应在周围正常骨质的0.5cm处切除肿瘤,较小的肿瘤可作颌骨方块切除,以保持颌骨的连续性,较大肿瘤无法保留下颌骨下缘时,应作下颌骨部分切除及立即植骨术。采用自体肋骨或髂骨移植,亦可采用显微外科技术,作带有旋髂深血管的髂骨移植,重建下颌骨。上颌骨实质性造釉细胞瘤作保留粘膜的上颌骨部分切除术。儿童造釉细胞瘤多呈单囊性,病变范围局限,可采用刮治及冷冻,术后应定期随访,如肿瘤大,必须行下颌骨切除时,亦应作立即植骨,以恢复其功能和外形,对来自牙源性囊肿的造釉细胞瘤或壁性造釉细胞瘤,术中应仔细检查囊壁,选择囊壁增厚的区域或结节送冰冻切片检查。确诊后,应切除肿瘤周围的部分颌骨组织。
, 百拇医药
(二)牙瘤 较为少见,是造牙组织在颌骨内异常增殖而形成的良性牙源性肿瘤,其中含有数目不等,各种形状不规则的成形牙齿或不完全成形的牙齿团块,称为组合型牙瘤。如肿瘤中无牙齿形状,只是一团层次紊乱的硬组织团块者,称为混合型牙瘤。肿瘤周围均有纤维包膜,常见于青壮年,生长缓慢,可无任何症状,往往因并发感染才被发现,检查时可见有缺牙。X线片可见颌骨骨质膨隆,有数目很多、形状不同,与牙齿密度相似、类似牙齿的致密团块,与正常骨组织有清晰边界。治疗为外科手术摘除。
(三)涎腺混合瘤 又称多形性腺瘤,是涎腺中最常见的肿瘤,约占所有涎腺肿瘤的50%以上。病理组织学最主要特点是肿瘤性上皮细胞呈片块状或条索状,排列成腺管样或分散在粘液和软骨样基质中,过去认为肿瘤的上皮来自外胚叶,而粘液和软骨样组织则来自中胚叶,故取名为混合瘤。实际上,肿瘤仅来自涎腺上皮,并无中胚叶组织的参与。粘液和软骨样物质是上皮的变性,而非真正的间叶组织来源。混合瘤一词已成为习惯上的用语。并不表示其组织学来源。目前,大多数学者认为涎腺肌上皮细胞对涎腺混合瘤的组成和生长有着极为重要的意义。涎腺混合瘤主要由两种细胞所组成,即上皮细胞和肌上皮细胞。上皮细胞来自腺管上皮,有从闰管样细胞到表皮样细胞的各种类型的上皮细胞,而主要来自闰管上皮。粘液和软骨样组织是由上皮性的肌上皮细胞所产生,由于肌上皮细胞参与肿瘤的组成,造成涎腺混合瘤组织形态上的多样化,因此称为多形性腺瘤。近年来,有人通过电子显微镜观察到混合瘤的软骨样组织中有真性软骨细胞,以及上述的肌上皮细胞可产生间质性粘液等情况,对肌上皮的性质、肿瘤的组织学来源以及混合瘤一词的真正含义又有所争论。
, http://www.100md.com
涎腺混合瘤发生部位以腮腺最多,各部位发生机会大约为:腮腺100∶颌下腺10∶小涎腺10∶舌下腺1。舌下腺良性混合瘤极为罕见,有的认为其发病率几乎为0,小涎腺混合瘤2/3发生在腭部。
涎腺混合瘤具有潜在恶性的生物学行为,如肿瘤包膜不完整,有的包膜内有肿瘤浸润,甚至在周围的腺组织内可见有肿瘤的瘤芽,单纯肿瘤摘除术,虽在肉眼上已将肿瘤连同包膜完整摘除,但术后复发率很高,部分病例在长期病程中或在术后复发时,转变为恶性混合瘤。所以,临床上将涎腺混合瘤视为"临界瘤",即界于良性与恶性之间的一种肿瘤。
临床表现:常见于青壮年,病程短可数周,长可达数十年,平均为3~5年,可维持多年而无变化,但也可在短期内增大加快。直径大小自数毫米至数十厘米,一般为3~5cm左右。呈圆形或卵圆形,表面呈结节状或光滑,界限清楚,与周围组织无粘连,可活动,无压痛,多无自觉症状。
腮腺混合瘤常发生于耳垂周围及耳屏前的腮腺浅部组织内(图19-12),约有7~10%发生在腮腺深部组织,由于位置隐蔽,腮腺深部混合瘤常不易被发现,肿块可向咽侧壁,软腭部隆起,而被误诊为软腭小涎腺混合瘤。发生在下颌骨后凹部位的腮腺混合瘤,肿瘤可被嵌在下颌骨内侧与乳突之间,活动度受到明显限制,此种较为固定的肿瘤,并不表示有恶变。下颌骨后凹型混合瘤常呈哑铃状生长,其在下颌骨内侧的肿瘤的体积,往往超过临床检查时所发现的在面部肿瘤的大小。此外,副腮腺发生的混合瘤可出现在颧骨下方,肿瘤与腮腺本身的腺体无明显联系。腮腺混合瘤即使体积很大,病期很长,也不引起面神经的麻痹。

, http://www.100md.com
颌下腺混合瘤表现为颌下三角区的无痛性肿块,常被误诊为肿大淋巴结,少数发生在颌下腺腺体内侧,口底延长部的混合瘤,肿块向口底隆起,颌下三角的肿瘤反而不明显,而被误为舌下腺的肿瘤,舌下腺混合瘤极为罕见,其涎腺型的肿瘤几乎均为恶性涎腺型肿瘤。
小涎腺混合瘤以发生在腭部为最多,多位于硬软腭交界处,硬腭粘膜缺少粘膜下组织,肿瘤直接与硬腭骨膜相连。因此,腭部混合瘤多无活动度,口腔内小涎腺混合瘤可因食物磨擦、咀嚼等出现浅溃疡,肿瘤体积大时可影响说话、进食和呼吸等。
混合瘤如在短期内生长加快,出现疼痛,固定,特别是出现神经受累症状如面瘫、舌下神经麻痹等,则表示肿瘤有恶变,恶变发生率约在5%左右。
混合瘤术后复发与手术方式有密切关系,单纯的包膜外肿瘤摘除术、手术时切破包膜或切开肿瘤分块取出,或作术前的切取活检等,均可引起混合瘤复发或手术区域的肿瘤种植。复发性的涎腺混合瘤多为多个的结节状,结节甚至可多达数百个,为大小不等的肿瘤结节,广泛分布在上次手术区域的皮下组织、周围肌肉组织和腮腺的腺体组织内。多次复发者其恶变率为9~20%左右。
, 百拇医药
诊断:涎腺混合瘤应根据病史、临床表现和检查作出初步诊断,由于涎腺混合瘤可因术前切取活检造成肿瘤的种植。因此,涎腺肿块应避免作术前的切取活组织检查。涎腺肿瘤组织学类型较为复杂,不同组织学类型的涎腺肿瘤,其生物学行为、手术方式和预后都不一样。因此,涎腺肿块均应在术中作冰冻切片检查,据上海医科大学病理教研室资料统计,冰冻切片准确率可达90%以上。对涎腺肿瘤的组织学诊断,应争取与手术一期完成,根据术中的组织学诊断,及时采取适当的手术方式,或给予及时的追加手术。如等待日后的石蜡切片结果,再作第二次手术,不但增加肿瘤的复发机会,引起肿瘤的种植,而且对面神经的处理将更为困难。
临床的辅助诊断方法尚有涎腺造影,99mTc放射性核素扫描,B型超声波检查,CT扫描以及MRI扫描等,可根据不同情况加以选用。
治疗:单纯肿瘤摘除术,复发率高达25~62.5%,面神经损伤机会也多(10~20%),故不宜采用。保留面神经的腮腺浅叶切除术,颌下腺切除术,包括肿瘤周围一部分正常组织和粘膜的小涎腺混合瘤切除术是目前涎腺混合瘤的主要手术方式。发生在腮腺深叶的混合瘤,在保留面神经腮腺浅叶切除后,应尽量将深叶腺体组织切除。向咽侧壁及软腭隆起的腮腺深叶混合瘤,不应从口内进路切除肿瘤,应作常规腮腺切口,保留面神经进入下颌骨内侧,如肿瘤较大,无法从下颌骨后凹将肿瘤完整取出,可暂时切断下颁骨角,暴露下颌骨内侧及咽旁间隙,肿瘤完整切除后,再将下颌骨复位固定。复发腮腺混合瘤需注意将全部种植有肿瘤结节的组织以及疤痕的完整切除,如无法保留面神经,可作面神经吻合或移植,以重建面神经功能。
(四)腮腺腺淋巴瘤 腮腺腺淋巴瘤在腮腺良性肿瘤中,其发病率仅次于混合瘤,但远不如混合瘤多见。多数认为肿瘤来自腮腺邻近的淋巴结内的异位涎腺组织。1929年Warthin首先作了详细描述,故又称Warthin瘤,或淋巴乳头状囊腺瘤。绝大多数发生在腮腺,只有极少数见于颌下腺。男性多见,占85%,发病年龄平均为55岁左右。一般均见于腮腺下部,接近下颌角处。可有双侧性,偶尔也可见在同一腺体内发生多发性腺淋巴瘤。肿瘤生长缓慢,无自觉症状,肿块呈圆形或卵圆形,表面光滑、质地柔软,可有波动感。切面可见多个不规则囊腔,或有乳头向腔内突起,有包膜。治疗是作肿瘤切除术,尽量将腺体内淋巴结同时摘除,以防止以后发生新的腺淋巴瘤。此瘤极少发生恶变。, http://www.100md.com