食管,贲门癌
http://www.100md.com
大众医药网
【概述】
食管癌是常见的恶性肿瘤之一。中国、日本、苏联、苏格兰、伊朗、斯堪的纳维亚国家、法国、中南美和南非等处发病率都很高。近20多年来,国内对食管癌进行了大量调查研究,食管癌发病率在我国北部比南方高,但地区之间差别很大。太行山区、大别山区、四川北部、江苏北部、福建南部和广东潮汕地区、新疆哈萨克族聚居地等食管癌的发病率都较高。根据食管癌高发地区河南林县1959~1971年的调查统计,每年平均发病率高达105/10万人口,死亡率为95%,在人口死亡原因中占首位。
【病因】
食管癌的病因尚未明确。饮酒、吸烟、进食快、食物粗糙、过热、口腔卫生状况差等可能是诱发食管癌的因素。一些食管良性疾病如贲门痉挛、食管憩室、返流性食管炎、苛性化学品引致的食管疤痕狭窄以及食管下段异位胃粘膜病例,食管癌的发生率均比正常人高数倍。食管癌的发病率有显著的地区差异,高发区和低发区可相差数10倍到100多倍,而且高发区家鸡咽-食管癌的患病率也很高,提示自然环境、生活习惯与食管癌的致病原因可能有关系。根据食管癌流行病学调查资料,高发地区居民长期食用霉变发酵食物和饮水中亚硝酸盐含量高,缺少足量的蛋白质、维生素A、核黄素、维生素C以及土壤中钼、锌、铜、锰、铁等微量元素含量低,这些因素均助长亚硝基胺的致癌作用。亚硝基胺是食管癌的重要发病因素之一,长期接触亚硝基胺可引致人和实验动物食管粘膜上皮细胞增生,再逐渐加重而发展成为癌变。从上皮细胞增生到演变成癌,一般历时数年,但亦可从增生转为正常。食管癌多见於男性,男女之比约为4∶1, 发病年龄多在40岁以上。少数病人有家族倾向病史,但究系环境生活因素或遗传因素尚待深入研究。
, 百拇医药
【临床表现】
食管癌在早期阶段,临床上不呈现明显症状,因而往往未能引起病人和医师的重视而延误诊断。食管癌的早期症状有吞咽食物时胸骨后疼痛、梗噎、闷胀、烧灼、食物摩擦感或食管、咽部异物感。这些症状比较轻微,时轻时重,时发时隐,且不影响进食,故易被忽视。
食管癌生长增大开始造成管腔阻塞时,临床上呈现的典型症状是进行性吞咽困难。病人往往到此时才就医诊治,但病变已属中、晚期。吞咽困难为持续性,并在数月内迅速进行性加重。开始时进食硬质食物时难於下咽,需饮用汤水送下,继则不能吞咽硬食,逐步改为软质、半流质或流质饮食,最后流质以至唾液亦不能下咽。由於进食困难,食量不足,病人常呈现消瘦、脱水、虚弱乏力、营养不良、贫血、便秘等症状。食管腔梗阻程度严重的病人,睡眠时积留在食管内口腔分泌物和食物可溢流入呼吸道,引起呛咳、并并发吸入性肺炎或肺脓疡。进行性吞咽困难发展过程中,也有少数病人由於肿瘤炎症水肿减轻或组织坏死脱落,食管梗阻症状略有改善,但为时短暂。
, http://www.100md.com
晚期病例脱水消瘦加重,常呈现恶病质。癌肿直接侵犯邻近器官组织或发生淋巴道、血道转移,则呈现颈部肿块、声带麻痹、呼吸道受压迫、食管气管或食管支气管瘘、肝转移肿块、腹水、黄疸、骨转移引起剧烈疼痛以及癌肿穿入主动脉引起致死性呕血等症状。未经治疗的病例临床上呈现吞咽困难后,平均生存期约1年左右。极少数病例癌肿向食管腔内生长慢而向食管外侵犯扩展和转移灶出现较早,临床上吞咽困难不明显,首先引起病人注意的是声哑或颈部淋巴结肿大。
贲门癌早期症状不明显,病人可有上腹部闷胀、微痛、食欲减退等感觉,肿瘤生长到体积较大时才呈现吞咽困难。肿瘤糜烂溃破局部出血时则粪便隐血检查阳性,出血量较多者则有柏油样粪便或呕血,并显示贫血。晚期病例则吞咽困难症状明显并出现肝、腹膜、盆腔等转移灶症状,有时可转移到锁骨上淋巴结。
早期病例体格检查常无阳性体征,中晚期病例则常有消瘦、脱水、贫血和营养不良。体格检查应特别注意颈部淋巴结是否肿大,肝脏有无肿大或肿块,腹腔有无积液。贲门癌病例需作直肠指检,了解有无盆腔转移。
, http://www.100md.com
【病理】
食管癌位於食管中段者占半数以上,次之为下段食管和贲门,约占1/3,上段则较少见。上中段食管癌绝大多数为鳞状上皮癌。下段食管癌最多见的是鳞癌,少数为腺癌。贲门癌则腺癌多见,鳞癌较少见,少数病例由腺癌与鳞癌两种细胞混合组成。食管癌的细胞分化程度一般较好,但也有少数为未分化癌,恶性程度高。
在癌变的早期,病变局限於粘膜或粘膜下层,未侵犯肌层亦未转移到淋巴结。病变部位粘膜较粗糙,呈颗粒状或乳头状突起。粘膜表面亦可呈现轻度糜烂,形成浅溃疡。纵行的食管粘膜皱褶增粗或中断。
癌变持续发展则侵犯食管壁深层组织,累及全部或大部分周长形成环状狭窄,并沿食管壁向上、下端扩展。同时癌肿突入食管腔内造成不同程度的梗阻。癌肿表面组织坏死则形成边缘不整齐的溃疡。
食管癌侵及全层食管壁后,常直接侵犯邻近器官组织。上段食管癌可侵入喉、气管、喉返神经;中段食管癌可侵入支气管、胸膜、肺组织、主动脉、脊柱、胸导管和奇静脉;下段食管和贲门癌可侵入隔肌、心包、胃、胰腺尾部和肝脏左叶。
, 百拇医药
淋巴道转移:食管癌淋巴道转移较常见,且发生较早。上段食管癌常转移到气管旁和颈部淋巴结;中段食管癌最常转移到食管旁、肺门和隆凸下淋巴结,但亦可向上转移到颈部淋巴结,向下转移到贲门旁、胃左动脉旁和主动脉前淋巴结;下段食管癌则常转移到食管旁和隔肌下方淋巴结,有时亦可向上转移到隆凸下,气管旁、肺门和颈部淋巴结。
血道转移:食管癌发生血道转移大多为晚期病例,受累器官最常见的是肝,其次为肺、骨、肾等器官。
【诊断说明】
最常用於诊断食管癌和贲门癌且精确率高的检查方法有食管、胃钡餐造影X线检查,内窥镜检查和脱落细胞学检查。食管和
胃钡餐造影X线透视、电影摄片和点片检查是诊断食管癌和贲门癌的重要方法,对中、晚期病例诊断准确率很高,并可确定癌变的部位和长度。常见的X线征象有粘膜皱褶迂曲、增粗、紊乱或中断,食管壁僵硬、活动度减弱或消失,钡剂通过缓慢或受阻、深浅不等的龛影、管腔狭窄,充盈缺损和软组织块影。梗阻程度严重者,癌变上方食管明显扩大。
, 百拇医药
同时口服钡剂和发泡剂作气钡双重造影对比检查,或口服钡剂结合腹腔内注入气体进行对比检查,均有助於提高贲门癌的诊断准确率。
电子计算机断层扫描检查和磁共振成像可了解食管癌向周围组织扩展的范围以及纵隔和腹腔的转移情况,但绝大多数病例不需进行此项检查,目前尚未被广泛应用於临床。
内窥镜检查:食管镜或胃镜检查可直接窥见病灶,明确病变部位并可采取活组织供病理切片检查,判定癌肿的组织学类型和癌细胞分化程度。早期食管癌病例食管镜检查可见到癌变区粘膜局灶性充血,表浅糜烂或呈现细小结节,管腔仍保持通畅,管壁蠕动正常。这些早期病变食管造影X线检查较难显示或易被忽略,而食管镜和活组织检查则可较早地明确诊断。食管脱落细胞学检查阳性、X线检查阴性或难於肯定诊断的早期食管癌病例,必须作食管镜检查,明确诊断并了解病变的部位。中晚期食管癌病例,食管造影X线检查均能显示病变,食管镜检查可窥见癌肿突入食管腔,造成不同程度的梗阻,肿块表面粘膜充血、水肿,形成溃疡或呈菜花状,根据活组织检查明确癌细胞类型有助於制定治疗方案。此外,贲门痉挛、化学品灼伤引致的食管疤痕狭窄等良性食管疾病,有时X线检查未能肯定病变的性质或虽已明确病变的性质,但需排除并发食管癌的可能者,均需作食管镜和活组织检查。光导纤维胃镜检查对贲门癌早期诊断很有价值。
, http://www.100md.com
脱落细胞学检查:应用带网气囊导管作食管脱落细胞学检查,是在食管癌高发区进行普查发现食管上皮细胞增生,癌前病变和早期食管癌,贲门癌的简便方法,准确率可达90%以上。对於X线检查已有阳性征象的中、晚期食管癌则不需常规作细胞学检查。
临床病理分期:1976年我国食管癌临床工作会议提出食管癌临床病理分期方案(表70-1),对制定治疗方案、评价疗效和估计预后具有参考意义。
表70-1 食管癌的临床病理分期标准
分 期
病变长度
病变范围
转移情况
早期
, 百拇医药
0
不规定
限於粘膜层
无
1
<3cm
侵入粘膜层
无
中期
2
3~5cm
侵入部分肌层
无
, 百拇医药 3
>5cm
侵透肌层有外侵或
局部淋巴结转移
晚期
4
>5cm
有明显外侵
远处淋巴结转移或有器官转移
【治疗说明】
食管癌、贲门癌的治疗方法有外科手术、放射、抗癌药物化疗以及这些方法的综合应用。选择治疗方法在很大程度上取决於病变的部位、长度、范围、有无淋巴结和远处转移以及病人的全身状况。
, 百拇医药
手术治疗:在现有的治疗方法中,外科手术的远期疗效好,手术死亡率在5%左右,食管癌切除术后5年生存率约为20%。病变局限的早期病例,术后5年生存率可高达90%,术后吻合口瘘,吻合口狭窄等并发症也很少见。因此早期诊断、早期手术治疗对提高食管癌、贲门癌的治疗效果具有重要意义。晚期食管癌、贲门癌病例为解除进食困难和减轻症状,亦可应用外科治疗。
(一)食管癌切除术适应证 中下段食管癌如病变局限於食管壁和附近淋巴结,未侵犯邻近器官组织,尚未发生远处转移,病人全身健康情况尚好,心、肺、肝、肾等功能可承受胸部手术者,均应首选外科治疗作剖胸探查术,争取作根治性切除。如手术探查时发现食管癌病变已外侵入邻近器官组织,不可能作根治性切除术,在保证手术安全的前提下,仍宜考虑作姑息性切除术,重建进食通道并於术后进行局部放射治疗。姑息性切除术虽然远期疗效不理想,但可解除或防止食管腔完全梗塞,恢复经口进食,改善营养状态,减少呼吸道并发症,提高病人的生活质量。颈段食管癌由於较易侵入邻近器官组织,切除术后重建进食通道手术操作难度较大,选用外科治疗需持慎重态度,一般多主张采用放射治疗。术前需改善营养状况,纠治贫血,脱水和电解质失衡,改善口腔卫生,治疗口腔感染性病灶,劝说戒烟,防止呼吸道炎症。术前2日起给予抗生素药物,已有严重食管梗阻的病例,术前2~3日每晚睡前用生理食盐水冲洗食管腔,再局部注入少量新霉素溶液。考虑应用结肠代食管的病例,术前需准备肠道。严重心、肺、肝、肾功能不全,全身情况极度衰弱呈现恶病质,已有声音嘶哑、锁骨上淋巴结转移、肝转移、腹水、盆腔转移、骨转移、食管气管瘘、食管支气管瘘、肺胸膜转移、肺脓疡等禁忌施行剖胸手术。
, 百拇医药
手术途径:食管癌切除术的手术途径可采用左侧剖胸切口、右侧剖胸切口、右前胸和上腹部切口或腹部和颈部切口。切除食管后用以重建食管通道的器官,最常用的是胃,次之为结肠,空肠则较少用。食管胃吻合处的部位,取决於食管切除的长度,可在主动脉弓平面以下,主动脉弓上方或颈部。应用结肠替代食管则食管结肠吻合口常位於颈部,施行颈部、食管、胃吻合术或食管结肠吻合术均需另作颈部切口。
1.左侧剖胸切口 经左胸侧后第6或第7肋间或肋床切口,游离食管,再切开膈肌,游离胃,是施行食管或贲门部分切除和主动脉弓下或弓上食管吻合术最常用的手术途径,如需作颈部食管胃吻合术则在左颈部另作切口(图70-19)。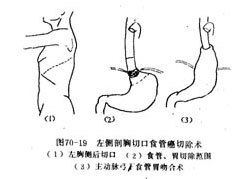


, 百拇医药 2.右侧剖胸切口 经右胸侧后第6肋间或肋床切口,进胸后切断结扎奇静脉,游离食管,切开膈肌食管裂孔,游离结扎胃大、小弯血管,将下段食管和胃提入胸膜腔内,然后切除病变段食管,将胃与食管近段切端作吻合术。右侧剖胸切口对中段食管癌显露较好,分离食管与主动脉弓、降主动脉、气管隆凸之间的粘连也比较方便,但腹部显露差,操作难度较大,处理胃血管和切除胃周围淋巴结欠满意(图70-20)。
3.右胸及腹部切口 胸部切口可采用右胸侧后第5或第6肋间或肋床切口,亦可采用右前胸第3或第4肋间切口。腹部则采用左腹直肌或正中切口。贲门癌病例可先经腹部切口探查病变范围,如可能施行切除术则游离胃后,再作胸部切口。游离食管后,经膈肌食管裂孔将胃提入右侧胸膜腔作食管胃吻合术。这种途径胸腹腔显露都较好,操作较为方便,但手术需时较长(图70-21)。
4.腹部和颈部切口 经上腹部正中切口和左侧颈部切口,切断食管、胃交接处,缝合胃切口,经食管裂孔向上同时经颈部切口向下紧靠食管壁钝法分离食管,或经颈部食管切口插入金属探条与食管下切端缚扎固定,然后将食管从颈部切口拉出。游离胃或结肠,沿食管床将胃或结肠提入颈部作食管胃或食管结肠吻合术(图70-22)。采用这种途径勿需进胸。为了便於将胃或结肠提入颈部并避免胃壁或结肠壁及其血供在提入颈部时,受到机械性损伤,近年来先将游离的胃或结肠置入袖状塑料套袋内,用缝线固定1针,於套袋内作低压吸引,使胃或结肠紧附於套袋内,这样将套袋沿食管床提入颈部切口时,不但起保护胃肠的作用,且操作简便、省时。采用这一种手术途径,可以避免开胸。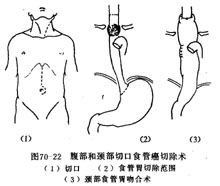
, 百拇医药
经食管裂孔不开胸食管切除术,於1933年即由Turner首先报道,但多年来未得到推广。近10多年来应用这种手术的病例报道较前增多。对这种手术的评价尚有较多争论。经食管裂孔食管切除术的优点是无需开胸,对肺功能影响小,术后胸部并发症发生率低,高龄患肺部慢性疾病、心肺功能不良的食管癌病例较能承受这种手术。由於食管切除的长度长,因而对多灶性食管鳞癌和沿食管壁淋巴管广泛扩展的病例,可得到较彻底的切除,术后也极少发生返流性食管炎,手术死亡率和经胸切除术相近似。主要缺点是在盲视下游离食管,不可能清除食管旁和纵隔内转移淋巴结,违反肿瘤切除术的基本要求,对於癌变已穿透食管壁侵入邻近器官组织者,剥离时易损伤血管引致大量出血,因而目前这种手术仅适用於不能耐受剖胸切口的食管癌病例,对病变局限於食管壁的早期病例可获得良好疗效。
食管重建术:食管切除术后必须重建进食通道,使病人恢复经口进食。根据食管病变情况,可选用胃、结肠或空肠替代食管。常用的手术操作有:
1.食管胃吻合术 胃血供丰富,切断部分血管后通过侧支循环,仍可保持活力,愈合力强。胃体积大,伸展后其长度足以提高到达颈部与食管作吻合术。施行食管胃吻合术仅需经左侧剖胸切口并切开膈肌即可充分显露胸段食管和胃。左胸侧后切口,切除第6或第7肋骨。经肋骨床进胸探查癌肿病变情况,如能切除则纵向切开纵隔胸膜,游离食管及纵隔和隆突区淋巴结,结扎切断食管动脉,从食管裂孔起向前作弧形切口,切开膈肌将胃提向胸腔,切开胃大弯上部胃脾韧带,逐一切断结扎胃短血管,切开胃结肠韧带,切断结扎胃网膜左血管,再切开胃小弯胃肝韧带,切断结扎胃左血管。在游离胃和结扎血管的操作过程中,要注意保全来自胃右和胃网膜右血管的吻合弓,保证胃的血供。切断食管胃的交接处,胃侧切口分两层缝合,切断的食管下端放入塑料或橡胶套后向上翻转。拟行主动脉弓上吻合术者,充分游离食管后即可从主动脉弓上方纵隔胸膜切口拉出食管,选定吻合部位后将胃提入胸膜腔内,在胃底最高部位切除直径约2~4cm的胃壁全层组织,结扎出血点,吸除胃内容物,将食管向上翻转显露后壁,在距吻合口上方2~3cm处穿越食管肌层和胃后壁,放置间断缝线3~4针。结扎缝线时需将胃推向上方以减少张力。切开食管后壁,间断缝合食管与胃吻合口后壁,先在吻合口两侧各放置穿越胃和食管壁全层组织的牵引缝线1针,然后作全层间断缝合。进针处距切缘约3~5mm,两针之间相距约3mm。缝线不宜结扎太紧,以免切穿组织。吻合口后壁缝合完成后,将预先经口置入食管内的胃管经吻合口送入胃幽门区,切断食管前壁再间断缝合吻合口前壁,线结可置在吻合口腔内。前壁吻合完成后,在距吻合口2~3cm处放置数针间断褥式缝线,穿越胃壁浆肌层,将胃壁提高与吻合口上方的纵隔胸膜和食管肌层缝合固定,这样整圈吻合口即包裹在胃壁内。有的病例可加作幽门成形术,便於术后胃的排空。缝合膈肌切口,并将胃壁与膈肌切口和胸壁缝合固定,用生理盐水清洗胸膜腔,放置肋间引流管,创口分层缝合(图70-23)。
, http://www.100md.com
作颈部食管胃吻合术者在左侧胸锁乳突肌前缘另作纵切口将胃提入颈部,吻合口不宜过多地套入胃壁以免造成吻合口狭窄。在胸膜腔顶部将胃壁与胸膜缝合固定以减少吻合口张力,并将颈部与胸膜腔分隔开来以防一旦发生颈部吻合口瘘时污物不易进入胸膜腔。
为了简化手术操作,缩短手术时间和保证吻合口质量,近年来已设计生产一次性使用的食管胃吻合器,应用订书机原理用机械缝合替代手工操作,效果满意,术后吻合口狭窄和吻合口瘘等并发症的发生率均低于手工缝合。
2.结肠代食管术或食管结肠吻合术 结肠系膜较长,血管变异少,吻合弓发育好,保留一支血管即可为游离的长段结肠提供充足的血液供应。结肠肠襻比较平直,置入胸腔内占位较少,结肠粘膜分泌物为碱性,耐酸性能好,应用一段结肠替代食管可保留胃的解剖位置不变,保存胃的消化功能。结肠代食管术的缺点是术前必须检查结肠不存在病变和作肠道准备。手术中需作食管结肠、结肠胃和结肠-结肠或回肠-结肠三个吻合口,操作比较复杂,手术时间长,手术死亡率和术后并发症发生率均高於食管胃吻合术。结肠代食管的主要适应证是中段上部食管癌,需作食管切除术而胃因有慢性病变,或曾施行过胃部分切除术致不能提入颈部作食管胃吻合术者;贲门癌病变较广泛,切除较多的胃组织后胃长度不足亦可用结肠连接食管与胃;晚期食管癌已不能施行切除术,用结肠代替食管可解除食管梗阻,恢复经口进食。
, http://www.100md.com
采用左胸或右胸切口,游离食管,另经腹部切口游离结肠作结肠-结肠或回肠-结肠吻合术,以及结肠-胃吻合术,另经颈部切口作食管结肠吻合术。晚期食管癌病例如已不能切除食管,用结肠替代食管建立进食通道者则只需作腹部切口和颈部切口,前者游离结肠和作结肠-结肠或回肠-结肠吻合术和结肠-胃吻合术,游离的一段结肠可经胸骨后或胸骨前皮下用钝法分离的隧道送入颈部作食管结肠吻合术,这样可不必作剖胸切口。
先经胸部切口游离食管,切断食管胃交接处,再经上腹部中线切口进腹,根据结肠血管分怖情况决定选用以替代食管的结肠段。由於左半结肠血供比较恒定,可游离足够长度的结肠段,乙状结肠远段口径又与颈部食管相近似,因此较多选用左半结肠作逆蠕动吻合术替代食管,亦可选用右半结肠或横结肠作顺蠕动吻合术替代食管。中结肠动脉口径较粗血供丰富,选用左半结肠者可切断结扎左结肠动脉,选用右半结肠则切断结扎右结肠动脉和回结肠动脉,选用横结肠可保留中结肠动脉或左结肠动脉保证血供。必须注意保留结肠动脉和肠系膜内动脉吻合弓以保证游离段结肠的血供充足,按测定所需结肠段的长度,切断结肠近端和远端,结肠切口作对端吻合术,然后将游离段结肠经胃壁后方、小网膜切口再经胸骨后隧道或食管床提拉到颈部,与食管作吻合术。上提结肠时操作要轻柔,勿损伤肠壁和血管并注意勿使结肠方向扭曲。
, http://www.100md.com
选用左半结肠替代食管者则经腹部切口游离降结肠和近段乙状结肠。结扎、切断左结肠动脉分支,注意保留肠系膜内血管吻合弓,游离段结肠血供来自中结肠动脉。按所需左半结肠长度,分别切断远段横结肠及乙状结肠,以横结肠近段切端与乙状结肠远侧切端作结肠对端吻合术。左半结肠游离段经胃壁后方小网膜切口,再经胸骨后隧道或食管床提入颈部,游离段的一端与食管作逆蠕动或顺蠕动对端吻合术,另一端则与胃作吻合术(图70-24)。
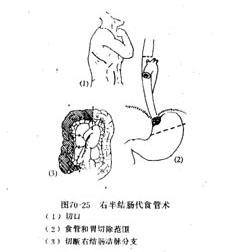
选用右半结肠替代食管的手术操作见本章第2节(图70-25)。
选用横结肠替代食管者则根据肠系膜血管吻合弓分怖情况,保留中结肠动脉或左结肠动脉,切开降结肠外侧腹膜,游离切断肠系膜,保留中结肠动脉和动脉吻合弓,然后切断一段横结肠,将横结肠近段切端与乙状结肠作对端吻合术,横结肠一端与食管作逆蠕动或顺蠕动吻合术,另一断端与胃作吻合术(图70-26)。

, 百拇医药
3.空肠代食管 空肠口径与食管相似,较少有病变,肠腔致病菌较少,蠕动较强,空肠粘膜耐酸能力比食管强但不及结肠,肠系膜血管吻合弓较细小,肠管屈曲较多不能平直伸展。用空肠代替食管一般在距Trietz韧带约10cm处切断空肠,根据空肠系膜血管分怖情况,切断远段空肠肠系膜,切断结核3~4支较小的动脉,但需注意保留较大的分支和肠系膜动脉吻合弓,这样可游离长度达30~40cm的空肠,经胸骨后隧道、胸骨前皮下隧道或胸膜腔轻柔地提到颈部与食管作吻合术以替代长段食管,空肠近段切端则在腹腔内与远段空肠作Roux-Y式端侧吻合术(图70-27)。由于空肠动脉吻合弓比较细小,游离长段空肠作颈部食管-空肠吻合术,如上提的空肠切端的血运如供应不足,易发生组织坏死,形成吻合口瘘,因而临床应用的病例为数不多。显微外科的发展已可切断游离一段空肠但保留肠系膜血管吻合弓,将空肠上提入胸颈部后,用颈部或胸壁血管与肠系膜血管作吻合术,作为游离段空肠的血供来源,这种手术的操作技术难度大,尚不易得到推广应用。
, 百拇医药
贲门癌和下段食管癌切除术后,亦可在食管与胃之间联接短段空肠,游离短段空肠操作技术较简便,且易于保证充分血供,术后可降低返流性食管炎的并发率。
(二)姑息性手术 晚期食管癌由于病变范围广泛或病人全身健康情况差,不适于施行食管癌切除术,为了恢复经口进食减轻症状或便于维持营养,可采用下列姑息性外科手术。
1.食管胃旁路吻合术 病人全身情况尚好,于剖胸探查时发现下段食管癌或贲门癌病变已不能切除,可游离胃将胃底部提入胸腔内与癌变上方的食管作侧侧吻合术。病人在术后可恢复经口进食和预防因食管梗阻引致的吸入生呼吸道并发症。
2.结肠代食管术 游离结肠经胸骨后隧道上提到颈部,切断颈段食管以其近端与结肠作对端吻合术,缝合颈段食管远侧切口连同癌段食管旷置胸内,结肠另一个切端与胃作吻合术,术后病人可恢复经口进食,食物从近段食管经结肠入胃。结肠代食管手术比较复杂,术后虽能减轻症状,但延长病人生命的疗效不明显,宜根据病人情况慎重考虑手术适应证。
, 百拇医药
3.食管腔内置塑料管 用一端扩大成喇叭状的硬质塑料管,从口腔置入食管腔内,塑料管下端通过食管病变段,塑料管上端置放在癌段的上方,这样塑料管起扩大和支撑癌变区食管腔的作用,食物得以通过(图70-28)。食管腔内置塑料管操作比较简便,但不适用于癌变涉及长段食管的病例。放置一段时间后塑料管可能滑脱,目前也较少应用。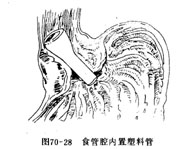
4.胃或空肠造瘘术 食管腔高度梗阻不能进食的晚期食管癌病例,可考虑作胃或空肠造瘘术以供注入水份和营养品维持生命。但因不能经口进食病人常感不满,且不能防止吸入性肺部炎症,胃造瘘术也未能延长病人的寿命。
放射治疗:应用60钴治疗机和加速器治疗食管癌,可缓解症状,延长生存期,少数病人可望得到根治。放射治疗的疗效与食管癌病变的部位、长度、范围以及全身状况有关,但总的说来食管癌对放射治疗的敏感性较差。癌病比较局限的早期食管癌病例首选的治疗方法是外科手术,但颈段或上胸段食管癌单独应用根治性放射治疗,照射剂量为60Gy(6000rad),5年生存率可达10%。对于中晚期食管癌病人可术前给予短期放射治疗,剂量约为30Gy(3000rad),照射后2周左右施行手术治疗。术前放射治疗可降低癌细胞的活力,刹伤部分癌细胞,缩小癌肿,消除癌性浸润,从而提高切除率,减少术后局部复发和远处转移的发生率。手术时食管残端经病理切片检查证实仍有癌细胞浸润或食管癌灶虽已切除,但癌变已侵及食管周围组织如支气管、主动脉等,未能彻底切除者应于手术时在癌变区放置金属标志,术后进行放射治疗。食管癌病变比较局限但因已呈现颈部淋巴结转移或因全身情况不宜施行外科手术者亦可作姑息性放射治疗,以减轻临床症状延长生命。
治疗食管癌和贲门癌常用的化学药物有博莱霉素、氟尿嘧啶、顺氯氨铂等,可用于不适于进行手术治疗和放射治疗的病例,虽可能缓解症状,但历时较短暂。近年来亦有化疗与手术治疗综合应用的报道,术前先给予氟尿嘧啶和顺氯氨铂两个疗程,3周后施行外科手术,认为术前化疗可使癌肿缩小甚至消失,临床症状改善,但是否提高5年生存率意见尚不一致。, http://www.100md.com
食管癌是常见的恶性肿瘤之一。中国、日本、苏联、苏格兰、伊朗、斯堪的纳维亚国家、法国、中南美和南非等处发病率都很高。近20多年来,国内对食管癌进行了大量调查研究,食管癌发病率在我国北部比南方高,但地区之间差别很大。太行山区、大别山区、四川北部、江苏北部、福建南部和广东潮汕地区、新疆哈萨克族聚居地等食管癌的发病率都较高。根据食管癌高发地区河南林县1959~1971年的调查统计,每年平均发病率高达105/10万人口,死亡率为95%,在人口死亡原因中占首位。
【病因】
食管癌的病因尚未明确。饮酒、吸烟、进食快、食物粗糙、过热、口腔卫生状况差等可能是诱发食管癌的因素。一些食管良性疾病如贲门痉挛、食管憩室、返流性食管炎、苛性化学品引致的食管疤痕狭窄以及食管下段异位胃粘膜病例,食管癌的发生率均比正常人高数倍。食管癌的发病率有显著的地区差异,高发区和低发区可相差数10倍到100多倍,而且高发区家鸡咽-食管癌的患病率也很高,提示自然环境、生活习惯与食管癌的致病原因可能有关系。根据食管癌流行病学调查资料,高发地区居民长期食用霉变发酵食物和饮水中亚硝酸盐含量高,缺少足量的蛋白质、维生素A、核黄素、维生素C以及土壤中钼、锌、铜、锰、铁等微量元素含量低,这些因素均助长亚硝基胺的致癌作用。亚硝基胺是食管癌的重要发病因素之一,长期接触亚硝基胺可引致人和实验动物食管粘膜上皮细胞增生,再逐渐加重而发展成为癌变。从上皮细胞增生到演变成癌,一般历时数年,但亦可从增生转为正常。食管癌多见於男性,男女之比约为4∶1, 发病年龄多在40岁以上。少数病人有家族倾向病史,但究系环境生活因素或遗传因素尚待深入研究。
, 百拇医药
【临床表现】
食管癌在早期阶段,临床上不呈现明显症状,因而往往未能引起病人和医师的重视而延误诊断。食管癌的早期症状有吞咽食物时胸骨后疼痛、梗噎、闷胀、烧灼、食物摩擦感或食管、咽部异物感。这些症状比较轻微,时轻时重,时发时隐,且不影响进食,故易被忽视。
食管癌生长增大开始造成管腔阻塞时,临床上呈现的典型症状是进行性吞咽困难。病人往往到此时才就医诊治,但病变已属中、晚期。吞咽困难为持续性,并在数月内迅速进行性加重。开始时进食硬质食物时难於下咽,需饮用汤水送下,继则不能吞咽硬食,逐步改为软质、半流质或流质饮食,最后流质以至唾液亦不能下咽。由於进食困难,食量不足,病人常呈现消瘦、脱水、虚弱乏力、营养不良、贫血、便秘等症状。食管腔梗阻程度严重的病人,睡眠时积留在食管内口腔分泌物和食物可溢流入呼吸道,引起呛咳、并并发吸入性肺炎或肺脓疡。进行性吞咽困难发展过程中,也有少数病人由於肿瘤炎症水肿减轻或组织坏死脱落,食管梗阻症状略有改善,但为时短暂。
, http://www.100md.com
晚期病例脱水消瘦加重,常呈现恶病质。癌肿直接侵犯邻近器官组织或发生淋巴道、血道转移,则呈现颈部肿块、声带麻痹、呼吸道受压迫、食管气管或食管支气管瘘、肝转移肿块、腹水、黄疸、骨转移引起剧烈疼痛以及癌肿穿入主动脉引起致死性呕血等症状。未经治疗的病例临床上呈现吞咽困难后,平均生存期约1年左右。极少数病例癌肿向食管腔内生长慢而向食管外侵犯扩展和转移灶出现较早,临床上吞咽困难不明显,首先引起病人注意的是声哑或颈部淋巴结肿大。
贲门癌早期症状不明显,病人可有上腹部闷胀、微痛、食欲减退等感觉,肿瘤生长到体积较大时才呈现吞咽困难。肿瘤糜烂溃破局部出血时则粪便隐血检查阳性,出血量较多者则有柏油样粪便或呕血,并显示贫血。晚期病例则吞咽困难症状明显并出现肝、腹膜、盆腔等转移灶症状,有时可转移到锁骨上淋巴结。
早期病例体格检查常无阳性体征,中晚期病例则常有消瘦、脱水、贫血和营养不良。体格检查应特别注意颈部淋巴结是否肿大,肝脏有无肿大或肿块,腹腔有无积液。贲门癌病例需作直肠指检,了解有无盆腔转移。
, http://www.100md.com
【病理】
食管癌位於食管中段者占半数以上,次之为下段食管和贲门,约占1/3,上段则较少见。上中段食管癌绝大多数为鳞状上皮癌。下段食管癌最多见的是鳞癌,少数为腺癌。贲门癌则腺癌多见,鳞癌较少见,少数病例由腺癌与鳞癌两种细胞混合组成。食管癌的细胞分化程度一般较好,但也有少数为未分化癌,恶性程度高。
在癌变的早期,病变局限於粘膜或粘膜下层,未侵犯肌层亦未转移到淋巴结。病变部位粘膜较粗糙,呈颗粒状或乳头状突起。粘膜表面亦可呈现轻度糜烂,形成浅溃疡。纵行的食管粘膜皱褶增粗或中断。
癌变持续发展则侵犯食管壁深层组织,累及全部或大部分周长形成环状狭窄,并沿食管壁向上、下端扩展。同时癌肿突入食管腔内造成不同程度的梗阻。癌肿表面组织坏死则形成边缘不整齐的溃疡。
食管癌侵及全层食管壁后,常直接侵犯邻近器官组织。上段食管癌可侵入喉、气管、喉返神经;中段食管癌可侵入支气管、胸膜、肺组织、主动脉、脊柱、胸导管和奇静脉;下段食管和贲门癌可侵入隔肌、心包、胃、胰腺尾部和肝脏左叶。
, 百拇医药
淋巴道转移:食管癌淋巴道转移较常见,且发生较早。上段食管癌常转移到气管旁和颈部淋巴结;中段食管癌最常转移到食管旁、肺门和隆凸下淋巴结,但亦可向上转移到颈部淋巴结,向下转移到贲门旁、胃左动脉旁和主动脉前淋巴结;下段食管癌则常转移到食管旁和隔肌下方淋巴结,有时亦可向上转移到隆凸下,气管旁、肺门和颈部淋巴结。
血道转移:食管癌发生血道转移大多为晚期病例,受累器官最常见的是肝,其次为肺、骨、肾等器官。
【诊断说明】
最常用於诊断食管癌和贲门癌且精确率高的检查方法有食管、胃钡餐造影X线检查,内窥镜检查和脱落细胞学检查。食管和
胃钡餐造影X线透视、电影摄片和点片检查是诊断食管癌和贲门癌的重要方法,对中、晚期病例诊断准确率很高,并可确定癌变的部位和长度。常见的X线征象有粘膜皱褶迂曲、增粗、紊乱或中断,食管壁僵硬、活动度减弱或消失,钡剂通过缓慢或受阻、深浅不等的龛影、管腔狭窄,充盈缺损和软组织块影。梗阻程度严重者,癌变上方食管明显扩大。
, 百拇医药
同时口服钡剂和发泡剂作气钡双重造影对比检查,或口服钡剂结合腹腔内注入气体进行对比检查,均有助於提高贲门癌的诊断准确率。
电子计算机断层扫描检查和磁共振成像可了解食管癌向周围组织扩展的范围以及纵隔和腹腔的转移情况,但绝大多数病例不需进行此项检查,目前尚未被广泛应用於临床。
内窥镜检查:食管镜或胃镜检查可直接窥见病灶,明确病变部位并可采取活组织供病理切片检查,判定癌肿的组织学类型和癌细胞分化程度。早期食管癌病例食管镜检查可见到癌变区粘膜局灶性充血,表浅糜烂或呈现细小结节,管腔仍保持通畅,管壁蠕动正常。这些早期病变食管造影X线检查较难显示或易被忽略,而食管镜和活组织检查则可较早地明确诊断。食管脱落细胞学检查阳性、X线检查阴性或难於肯定诊断的早期食管癌病例,必须作食管镜检查,明确诊断并了解病变的部位。中晚期食管癌病例,食管造影X线检查均能显示病变,食管镜检查可窥见癌肿突入食管腔,造成不同程度的梗阻,肿块表面粘膜充血、水肿,形成溃疡或呈菜花状,根据活组织检查明确癌细胞类型有助於制定治疗方案。此外,贲门痉挛、化学品灼伤引致的食管疤痕狭窄等良性食管疾病,有时X线检查未能肯定病变的性质或虽已明确病变的性质,但需排除并发食管癌的可能者,均需作食管镜和活组织检查。光导纤维胃镜检查对贲门癌早期诊断很有价值。
, http://www.100md.com
脱落细胞学检查:应用带网气囊导管作食管脱落细胞学检查,是在食管癌高发区进行普查发现食管上皮细胞增生,癌前病变和早期食管癌,贲门癌的简便方法,准确率可达90%以上。对於X线检查已有阳性征象的中、晚期食管癌则不需常规作细胞学检查。
临床病理分期:1976年我国食管癌临床工作会议提出食管癌临床病理分期方案(表70-1),对制定治疗方案、评价疗效和估计预后具有参考意义。
表70-1 食管癌的临床病理分期标准
分 期
病变长度
病变范围
转移情况
早期
, 百拇医药
0
不规定
限於粘膜层
无
1
<3cm
侵入粘膜层
无
中期
2
3~5cm
侵入部分肌层
无
, 百拇医药 3
>5cm
侵透肌层有外侵或
局部淋巴结转移
晚期
4
>5cm
有明显外侵
远处淋巴结转移或有器官转移
【治疗说明】
食管癌、贲门癌的治疗方法有外科手术、放射、抗癌药物化疗以及这些方法的综合应用。选择治疗方法在很大程度上取决於病变的部位、长度、范围、有无淋巴结和远处转移以及病人的全身状况。
, 百拇医药
手术治疗:在现有的治疗方法中,外科手术的远期疗效好,手术死亡率在5%左右,食管癌切除术后5年生存率约为20%。病变局限的早期病例,术后5年生存率可高达90%,术后吻合口瘘,吻合口狭窄等并发症也很少见。因此早期诊断、早期手术治疗对提高食管癌、贲门癌的治疗效果具有重要意义。晚期食管癌、贲门癌病例为解除进食困难和减轻症状,亦可应用外科治疗。
(一)食管癌切除术适应证 中下段食管癌如病变局限於食管壁和附近淋巴结,未侵犯邻近器官组织,尚未发生远处转移,病人全身健康情况尚好,心、肺、肝、肾等功能可承受胸部手术者,均应首选外科治疗作剖胸探查术,争取作根治性切除。如手术探查时发现食管癌病变已外侵入邻近器官组织,不可能作根治性切除术,在保证手术安全的前提下,仍宜考虑作姑息性切除术,重建进食通道并於术后进行局部放射治疗。姑息性切除术虽然远期疗效不理想,但可解除或防止食管腔完全梗塞,恢复经口进食,改善营养状态,减少呼吸道并发症,提高病人的生活质量。颈段食管癌由於较易侵入邻近器官组织,切除术后重建进食通道手术操作难度较大,选用外科治疗需持慎重态度,一般多主张采用放射治疗。术前需改善营养状况,纠治贫血,脱水和电解质失衡,改善口腔卫生,治疗口腔感染性病灶,劝说戒烟,防止呼吸道炎症。术前2日起给予抗生素药物,已有严重食管梗阻的病例,术前2~3日每晚睡前用生理食盐水冲洗食管腔,再局部注入少量新霉素溶液。考虑应用结肠代食管的病例,术前需准备肠道。严重心、肺、肝、肾功能不全,全身情况极度衰弱呈现恶病质,已有声音嘶哑、锁骨上淋巴结转移、肝转移、腹水、盆腔转移、骨转移、食管气管瘘、食管支气管瘘、肺胸膜转移、肺脓疡等禁忌施行剖胸手术。
, 百拇医药
手术途径:食管癌切除术的手术途径可采用左侧剖胸切口、右侧剖胸切口、右前胸和上腹部切口或腹部和颈部切口。切除食管后用以重建食管通道的器官,最常用的是胃,次之为结肠,空肠则较少用。食管胃吻合处的部位,取决於食管切除的长度,可在主动脉弓平面以下,主动脉弓上方或颈部。应用结肠替代食管则食管结肠吻合口常位於颈部,施行颈部、食管、胃吻合术或食管结肠吻合术均需另作颈部切口。
1.左侧剖胸切口 经左胸侧后第6或第7肋间或肋床切口,游离食管,再切开膈肌,游离胃,是施行食管或贲门部分切除和主动脉弓下或弓上食管吻合术最常用的手术途径,如需作颈部食管胃吻合术则在左颈部另作切口(图70-19)。



, 百拇医药 2.右侧剖胸切口 经右胸侧后第6肋间或肋床切口,进胸后切断结扎奇静脉,游离食管,切开膈肌食管裂孔,游离结扎胃大、小弯血管,将下段食管和胃提入胸膜腔内,然后切除病变段食管,将胃与食管近段切端作吻合术。右侧剖胸切口对中段食管癌显露较好,分离食管与主动脉弓、降主动脉、气管隆凸之间的粘连也比较方便,但腹部显露差,操作难度较大,处理胃血管和切除胃周围淋巴结欠满意(图70-20)。
3.右胸及腹部切口 胸部切口可采用右胸侧后第5或第6肋间或肋床切口,亦可采用右前胸第3或第4肋间切口。腹部则采用左腹直肌或正中切口。贲门癌病例可先经腹部切口探查病变范围,如可能施行切除术则游离胃后,再作胸部切口。游离食管后,经膈肌食管裂孔将胃提入右侧胸膜腔作食管胃吻合术。这种途径胸腹腔显露都较好,操作较为方便,但手术需时较长(图70-21)。
4.腹部和颈部切口 经上腹部正中切口和左侧颈部切口,切断食管、胃交接处,缝合胃切口,经食管裂孔向上同时经颈部切口向下紧靠食管壁钝法分离食管,或经颈部食管切口插入金属探条与食管下切端缚扎固定,然后将食管从颈部切口拉出。游离胃或结肠,沿食管床将胃或结肠提入颈部作食管胃或食管结肠吻合术(图70-22)。采用这种途径勿需进胸。为了便於将胃或结肠提入颈部并避免胃壁或结肠壁及其血供在提入颈部时,受到机械性损伤,近年来先将游离的胃或结肠置入袖状塑料套袋内,用缝线固定1针,於套袋内作低压吸引,使胃或结肠紧附於套袋内,这样将套袋沿食管床提入颈部切口时,不但起保护胃肠的作用,且操作简便、省时。采用这一种手术途径,可以避免开胸。

, 百拇医药
经食管裂孔不开胸食管切除术,於1933年即由Turner首先报道,但多年来未得到推广。近10多年来应用这种手术的病例报道较前增多。对这种手术的评价尚有较多争论。经食管裂孔食管切除术的优点是无需开胸,对肺功能影响小,术后胸部并发症发生率低,高龄患肺部慢性疾病、心肺功能不良的食管癌病例较能承受这种手术。由於食管切除的长度长,因而对多灶性食管鳞癌和沿食管壁淋巴管广泛扩展的病例,可得到较彻底的切除,术后也极少发生返流性食管炎,手术死亡率和经胸切除术相近似。主要缺点是在盲视下游离食管,不可能清除食管旁和纵隔内转移淋巴结,违反肿瘤切除术的基本要求,对於癌变已穿透食管壁侵入邻近器官组织者,剥离时易损伤血管引致大量出血,因而目前这种手术仅适用於不能耐受剖胸切口的食管癌病例,对病变局限於食管壁的早期病例可获得良好疗效。
食管重建术:食管切除术后必须重建进食通道,使病人恢复经口进食。根据食管病变情况,可选用胃、结肠或空肠替代食管。常用的手术操作有:
1.食管胃吻合术 胃血供丰富,切断部分血管后通过侧支循环,仍可保持活力,愈合力强。胃体积大,伸展后其长度足以提高到达颈部与食管作吻合术。施行食管胃吻合术仅需经左侧剖胸切口并切开膈肌即可充分显露胸段食管和胃。左胸侧后切口,切除第6或第7肋骨。经肋骨床进胸探查癌肿病变情况,如能切除则纵向切开纵隔胸膜,游离食管及纵隔和隆突区淋巴结,结扎切断食管动脉,从食管裂孔起向前作弧形切口,切开膈肌将胃提向胸腔,切开胃大弯上部胃脾韧带,逐一切断结扎胃短血管,切开胃结肠韧带,切断结扎胃网膜左血管,再切开胃小弯胃肝韧带,切断结扎胃左血管。在游离胃和结扎血管的操作过程中,要注意保全来自胃右和胃网膜右血管的吻合弓,保证胃的血供。切断食管胃的交接处,胃侧切口分两层缝合,切断的食管下端放入塑料或橡胶套后向上翻转。拟行主动脉弓上吻合术者,充分游离食管后即可从主动脉弓上方纵隔胸膜切口拉出食管,选定吻合部位后将胃提入胸膜腔内,在胃底最高部位切除直径约2~4cm的胃壁全层组织,结扎出血点,吸除胃内容物,将食管向上翻转显露后壁,在距吻合口上方2~3cm处穿越食管肌层和胃后壁,放置间断缝线3~4针。结扎缝线时需将胃推向上方以减少张力。切开食管后壁,间断缝合食管与胃吻合口后壁,先在吻合口两侧各放置穿越胃和食管壁全层组织的牵引缝线1针,然后作全层间断缝合。进针处距切缘约3~5mm,两针之间相距约3mm。缝线不宜结扎太紧,以免切穿组织。吻合口后壁缝合完成后,将预先经口置入食管内的胃管经吻合口送入胃幽门区,切断食管前壁再间断缝合吻合口前壁,线结可置在吻合口腔内。前壁吻合完成后,在距吻合口2~3cm处放置数针间断褥式缝线,穿越胃壁浆肌层,将胃壁提高与吻合口上方的纵隔胸膜和食管肌层缝合固定,这样整圈吻合口即包裹在胃壁内。有的病例可加作幽门成形术,便於术后胃的排空。缝合膈肌切口,并将胃壁与膈肌切口和胸壁缝合固定,用生理盐水清洗胸膜腔,放置肋间引流管,创口分层缝合(图70-23)。

, http://www.100md.com
作颈部食管胃吻合术者在左侧胸锁乳突肌前缘另作纵切口将胃提入颈部,吻合口不宜过多地套入胃壁以免造成吻合口狭窄。在胸膜腔顶部将胃壁与胸膜缝合固定以减少吻合口张力,并将颈部与胸膜腔分隔开来以防一旦发生颈部吻合口瘘时污物不易进入胸膜腔。
为了简化手术操作,缩短手术时间和保证吻合口质量,近年来已设计生产一次性使用的食管胃吻合器,应用订书机原理用机械缝合替代手工操作,效果满意,术后吻合口狭窄和吻合口瘘等并发症的发生率均低于手工缝合。
2.结肠代食管术或食管结肠吻合术 结肠系膜较长,血管变异少,吻合弓发育好,保留一支血管即可为游离的长段结肠提供充足的血液供应。结肠肠襻比较平直,置入胸腔内占位较少,结肠粘膜分泌物为碱性,耐酸性能好,应用一段结肠替代食管可保留胃的解剖位置不变,保存胃的消化功能。结肠代食管术的缺点是术前必须检查结肠不存在病变和作肠道准备。手术中需作食管结肠、结肠胃和结肠-结肠或回肠-结肠三个吻合口,操作比较复杂,手术时间长,手术死亡率和术后并发症发生率均高於食管胃吻合术。结肠代食管的主要适应证是中段上部食管癌,需作食管切除术而胃因有慢性病变,或曾施行过胃部分切除术致不能提入颈部作食管胃吻合术者;贲门癌病变较广泛,切除较多的胃组织后胃长度不足亦可用结肠连接食管与胃;晚期食管癌已不能施行切除术,用结肠代替食管可解除食管梗阻,恢复经口进食。
, http://www.100md.com
采用左胸或右胸切口,游离食管,另经腹部切口游离结肠作结肠-结肠或回肠-结肠吻合术,以及结肠-胃吻合术,另经颈部切口作食管结肠吻合术。晚期食管癌病例如已不能切除食管,用结肠替代食管建立进食通道者则只需作腹部切口和颈部切口,前者游离结肠和作结肠-结肠或回肠-结肠吻合术和结肠-胃吻合术,游离的一段结肠可经胸骨后或胸骨前皮下用钝法分离的隧道送入颈部作食管结肠吻合术,这样可不必作剖胸切口。
先经胸部切口游离食管,切断食管胃交接处,再经上腹部中线切口进腹,根据结肠血管分怖情况决定选用以替代食管的结肠段。由於左半结肠血供比较恒定,可游离足够长度的结肠段,乙状结肠远段口径又与颈部食管相近似,因此较多选用左半结肠作逆蠕动吻合术替代食管,亦可选用右半结肠或横结肠作顺蠕动吻合术替代食管。中结肠动脉口径较粗血供丰富,选用左半结肠者可切断结扎左结肠动脉,选用右半结肠则切断结扎右结肠动脉和回结肠动脉,选用横结肠可保留中结肠动脉或左结肠动脉保证血供。必须注意保留结肠动脉和肠系膜内动脉吻合弓以保证游离段结肠的血供充足,按测定所需结肠段的长度,切断结肠近端和远端,结肠切口作对端吻合术,然后将游离段结肠经胃壁后方、小网膜切口再经胸骨后隧道或食管床提拉到颈部,与食管作吻合术。上提结肠时操作要轻柔,勿损伤肠壁和血管并注意勿使结肠方向扭曲。
, http://www.100md.com
选用左半结肠替代食管者则经腹部切口游离降结肠和近段乙状结肠。结扎、切断左结肠动脉分支,注意保留肠系膜内血管吻合弓,游离段结肠血供来自中结肠动脉。按所需左半结肠长度,分别切断远段横结肠及乙状结肠,以横结肠近段切端与乙状结肠远侧切端作结肠对端吻合术。左半结肠游离段经胃壁后方小网膜切口,再经胸骨后隧道或食管床提入颈部,游离段的一端与食管作逆蠕动或顺蠕动对端吻合术,另一端则与胃作吻合术(图70-24)。
选用右半结肠替代食管的手术操作见本章第2节(图70-25)。
选用横结肠替代食管者则根据肠系膜血管吻合弓分怖情况,保留中结肠动脉或左结肠动脉,切开降结肠外侧腹膜,游离切断肠系膜,保留中结肠动脉和动脉吻合弓,然后切断一段横结肠,将横结肠近段切端与乙状结肠作对端吻合术,横结肠一端与食管作逆蠕动或顺蠕动吻合术,另一断端与胃作吻合术(图70-26)。



, 百拇医药
3.空肠代食管 空肠口径与食管相似,较少有病变,肠腔致病菌较少,蠕动较强,空肠粘膜耐酸能力比食管强但不及结肠,肠系膜血管吻合弓较细小,肠管屈曲较多不能平直伸展。用空肠代替食管一般在距Trietz韧带约10cm处切断空肠,根据空肠系膜血管分怖情况,切断远段空肠肠系膜,切断结核3~4支较小的动脉,但需注意保留较大的分支和肠系膜动脉吻合弓,这样可游离长度达30~40cm的空肠,经胸骨后隧道、胸骨前皮下隧道或胸膜腔轻柔地提到颈部与食管作吻合术以替代长段食管,空肠近段切端则在腹腔内与远段空肠作Roux-Y式端侧吻合术(图70-27)。由于空肠动脉吻合弓比较细小,游离长段空肠作颈部食管-空肠吻合术,如上提的空肠切端的血运如供应不足,易发生组织坏死,形成吻合口瘘,因而临床应用的病例为数不多。显微外科的发展已可切断游离一段空肠但保留肠系膜血管吻合弓,将空肠上提入胸颈部后,用颈部或胸壁血管与肠系膜血管作吻合术,作为游离段空肠的血供来源,这种手术的操作技术难度大,尚不易得到推广应用。

, 百拇医药
贲门癌和下段食管癌切除术后,亦可在食管与胃之间联接短段空肠,游离短段空肠操作技术较简便,且易于保证充分血供,术后可降低返流性食管炎的并发率。
(二)姑息性手术 晚期食管癌由于病变范围广泛或病人全身健康情况差,不适于施行食管癌切除术,为了恢复经口进食减轻症状或便于维持营养,可采用下列姑息性外科手术。
1.食管胃旁路吻合术 病人全身情况尚好,于剖胸探查时发现下段食管癌或贲门癌病变已不能切除,可游离胃将胃底部提入胸腔内与癌变上方的食管作侧侧吻合术。病人在术后可恢复经口进食和预防因食管梗阻引致的吸入生呼吸道并发症。
2.结肠代食管术 游离结肠经胸骨后隧道上提到颈部,切断颈段食管以其近端与结肠作对端吻合术,缝合颈段食管远侧切口连同癌段食管旷置胸内,结肠另一个切端与胃作吻合术,术后病人可恢复经口进食,食物从近段食管经结肠入胃。结肠代食管手术比较复杂,术后虽能减轻症状,但延长病人生命的疗效不明显,宜根据病人情况慎重考虑手术适应证。
, 百拇医药
3.食管腔内置塑料管 用一端扩大成喇叭状的硬质塑料管,从口腔置入食管腔内,塑料管下端通过食管病变段,塑料管上端置放在癌段的上方,这样塑料管起扩大和支撑癌变区食管腔的作用,食物得以通过(图70-28)。食管腔内置塑料管操作比较简便,但不适用于癌变涉及长段食管的病例。放置一段时间后塑料管可能滑脱,目前也较少应用。

4.胃或空肠造瘘术 食管腔高度梗阻不能进食的晚期食管癌病例,可考虑作胃或空肠造瘘术以供注入水份和营养品维持生命。但因不能经口进食病人常感不满,且不能防止吸入性肺部炎症,胃造瘘术也未能延长病人的寿命。
放射治疗:应用60钴治疗机和加速器治疗食管癌,可缓解症状,延长生存期,少数病人可望得到根治。放射治疗的疗效与食管癌病变的部位、长度、范围以及全身状况有关,但总的说来食管癌对放射治疗的敏感性较差。癌病比较局限的早期食管癌病例首选的治疗方法是外科手术,但颈段或上胸段食管癌单独应用根治性放射治疗,照射剂量为60Gy(6000rad),5年生存率可达10%。对于中晚期食管癌病人可术前给予短期放射治疗,剂量约为30Gy(3000rad),照射后2周左右施行手术治疗。术前放射治疗可降低癌细胞的活力,刹伤部分癌细胞,缩小癌肿,消除癌性浸润,从而提高切除率,减少术后局部复发和远处转移的发生率。手术时食管残端经病理切片检查证实仍有癌细胞浸润或食管癌灶虽已切除,但癌变已侵及食管周围组织如支气管、主动脉等,未能彻底切除者应于手术时在癌变区放置金属标志,术后进行放射治疗。食管癌病变比较局限但因已呈现颈部淋巴结转移或因全身情况不宜施行外科手术者亦可作姑息性放射治疗,以减轻临床症状延长生命。
治疗食管癌和贲门癌常用的化学药物有博莱霉素、氟尿嘧啶、顺氯氨铂等,可用于不适于进行手术治疗和放射治疗的病例,虽可能缓解症状,但历时较短暂。近年来亦有化疗与手术治疗综合应用的报道,术前先给予氟尿嘧啶和顺氯氨铂两个疗程,3周后施行外科手术,认为术前化疗可使癌肿缩小甚至消失,临床症状改善,但是否提高5年生存率意见尚不一致。, http://www.100md.com