关键词:脑损伤;脑肿胀;脑水肿;病理学
【摘要】 目的 研究脑损伤后脑继发性损害中,脑肿胀和脑水肿的病理改变,探讨其相互关系。方法 通过脑损伤动物模型,按时间顺序分成4个时相观察组(即6、24、72小时和7天),在光镜和电镜下观察脑损伤后不同时相的病理变化,同时测定脑含水量。结果 发现脑肿胀在伤后6小时已出现、24小时达高峰、以后逐渐下降,而脑水肿在伤后24小时明显、72小时达高峰、1周后开始下降。结论 脑损伤后脑继发性损害是先出现脑肿胀而后出现脑水肿,而并非只出现脑水肿一种病理状态。
Experimental Study on Physiopathological Mechanism of Secondary Brain Swelling and Brain Edema Following Acute Brain Injury WANG Rui* , DUAN Guo-sheng, LUO Yi, et al. *Dept. of Neurosurgery, General Navy Hospital, Beijing 100037
【Abstract】 Aim To study the pathological changes of and relationship between secondary brain swelling and brain edema following acute brain injury. Methods The pathological changes at different time points (6,24,72 hour and 7 day) and the brain water content were measured under the light and electric microscope on the model of brain injury of Guinea pig and tested at every time phase. Results Brain swelling appeared at 6 hour after brain injury, and reached peak at 24 hour then decreased gradually. Brain edema appeared obviously at 24 hour after brain injury, reached peak at 72 hour and one week later it gradually dropped. Conclusion Brain swelling appears earlier than brain edema after brain injury, and they can coexist.
【Key words】 Brain injury Brain swelling Brain edema Pathology
脑损伤后继发性损害是脑损伤死亡和致残的重要原因,但其确切的病理过程仍不十分清楚,一些学者通过临床和实验研究已发现在脑损伤后继发性脑水肿发生前,常有一脑血管扩张的脑肿胀过程[1] ,但其如何发生发展,以及脑肿胀与脑水肿关系,文献尚少报道。本研究目的是通过实验性局灶性脑损伤动物模型,观察脑损伤后继发性脑肿胀,脑水肿发生发展的病理过程,初步探讨其机制。
材料与方法
1.实验动物与分组:成年健康豚鼠,雌雄不限,体重300~600g,共160只。按时间顺序分成4个时相组,即6、24、72小时和7天,每组40只。其中20只处死后脑组织作光镜病理检查(包括电镜病
检5只)。另20只测定脑含水量变化。
2.局灶性脑挫伤模型的制作:3%戊巴比妥钠腹腔麻醉后,固定动物,在头部右顶结节处切开头皮,颅骨上钻孔(直径5mm),保留硬脑膜,撞杆放入孔内,砝码重50g,从高20cm处按自由落体方式落下,致伤脑组织。
3.观察指标:(1)光镜病理检查:按预定时间,断头处死动物,完整取出脑组织,10%甲醛液固定1周,取出后以病灶为中心,作冠状大体切片,从病灶的一侧水肿带切到另一侧水肿带,再用10%甲醛液固定一周后作石蜡切片,经固兰髓鞘染色(Luxul fast blue-HE)后,光镜下观片。(2)电镜病理检查:按预定时间处死动物后,立即完整取出脑组织,在伤灶颞侧缘取出一块脑组织(2mm×3mm×2mm),立即放入电镜固定液中,低温固定,然后制成超簿切片,透射电镜下观察。(3)脑含水量测定:按预定时间处死动物后,立即取出全脑,按干湿重法[2] 计算伤侧与非伤侧半球的脑含水量。
结 果
1.伤后各组动物光镜下所见的脑肿胀和脑水肿的发生情况见表1。
表1 伤后不同时间脑肿胀和脑水肿的发展过程
| 伤后时间 | 鼠数 (只) | 脑肿胀 (只) | 脑肿胀为主伴脑水肿 (只) | 脑水肿为主伴脑肿胀 (只) | 脑水肿 (只) |
| 6小时 | 20 | 15 | 5 | 0 | 0 |
| 24小时 | 20 | 1 | 16 | 3 | 0 |
| 72小时 | 20 | 0 | 3 | 17 | 0 |
| 7天 | 20 | 0 | 0 | 0 | 20 |

图1 伤后6小时,脑小血管毛细胞充血明显,血管
周围轻度渗出 Luxul fast blue-HE染色 ×10
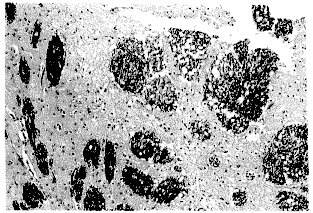
图2 伤后72小时,脑小血管毛细胞充血减轻,灶周、血管
周水肿明显 Luxul fast blue-HE染色 ×10
3.电镜下所见:(1)伤后6小时,神经细胞和胶质细胞核质疏松,核仁改变,异染色质凝聚,胞浆出现少量空腔小泡,细胞器轻度扩张,细胞外间隙轻微扩大。微血管基底膜完整,紧密连接增宽,血管外轻微水肿。(2)伤后24小时,神经细胞和胶质细胞核质疏松,分布不均,核孔增多,胞内水肿空泡增多,细胞器扩张,胞外间隙扩大明显,血管基底膜完整,内皮细胞增生,紧密连接增宽,血管周围水肿明显。(3)伤后72小时,神经细胞和胶质细胞,核质分布不均,核仁消失,核孔增多,细胞内外水肿明显,细胞器扩张,吞饮小泡增多,微血管内皮细胞增生明显,管腔被压缩,紧密连接损坏,管周终足水肿,血管外水肿明显。(4)伤后7天,神经细胞和胶质细胞核畸形较明显,核质分布不均,核活跃性明显,胞内外水肿减轻,微血管内皮细胞核呈多叶状,吞饮小泡增多,管腔不规则,轻度血管周围水肿。
4.各组伤侧与非伤侧大脑半球含水量测定结果见表2,发现伤侧72小时组与其他三组之间有极显著差异(P<0.01),24小时与6小时组及7天组也有显著性差异(P<0.05),但6小时与7天组之间无显著性差异(P>0.05)。非伤侧72小时与其他三组有显著性差异(P<0.05),但其他三组之间无显著性差异(P>0.05)。
表2 各组不同时间伤侧和非伤侧半球脑含水量(%,
| 分组 | 6小时 | 24小时 | 72小时 | 7天 |
| 伤侧 | 78.31±2.60 | 79.21±1.58 | 79.82±1.71 | 78.69±1.52 |
| 非伤侧 | 77.39±2.67 | 78.48±1.72 | 79.20±1.70 | 78.19±1.61 |
外伤性脑肿胀是脑损伤后脑水肿前出现的病理改变,曾为许多临床和实验研究观察到[1,4,6] 。特别是近年来CT的应用,脑肿胀的发现率明显增高。Brace等[1] 报道为30%左右,表现形式为脑组织广泛迅速的肿胀,病理基础为广泛的脑血管扩张充血。关于脑肿胀的发病机制,Langfitt等[4] 提出脑肿胀主要是由于急性脑血管扩张,脑血流量增多所致而不是脑水肿。Lobato等[5] 认为脑肿胀的形成过程可能是,损伤波及脑干血管运动中枢引起脑血管扩张,脑血流量增加而致颅内压增高。关于外伤性脑肿胀的发生时间,可早自脑损伤后的数十分钟[3] ,但大多数学者认为外伤性脑肿胀可出现在脑损伤后的数小时,而24小时和48小时达到高峰,以后逐渐消退。
我们的实验在脑损伤后1周的急性期间分为4个时相点对致伤后的动物病理改变的过程进行了详细的观察。从光镜观察得知,在6小时,脑组织病理改变主要是脑血管扩张。另有少部分动物在病灶周围出现轻微脑水肿表现,但主要病理改变仍是脑肿胀。电镜可看到神经细胞和神经胶质细胞的粗面内质网和线粒体轻度扩张,胞浆轻度水肿,血管内皮细胞呈微绒毛状增生。在伤后24小时,观察到脑血管扩张更明显,范围也明显扩大,是为本时相点的主要病理改变。同时也看到伤灶周围的脑组织出现局限性海绵状样改变的脑组织水肿区,周围神经细胞和毛细胞血管周围间隙扩大,标志着脑水肿已开始形成。本组动物中有16只出现上述脑肿胀为主的表现,本组有3只动物脑组织水肿表现较重。在24小时的电镜观察,发现血管内皮细胞增生明显,紧密连接增宽,管周胶质细胞的终足出现轻度水肿,神经和胶质细胞内的粗面内质网和线粒体呈扩张改变,细胞内出现小空泡,血管周围和细胞周围间隙扩大。伤后72小时,光镜下可看到伤灶周围脑组织水肿更明显,组织更为疏松,水肿带明显增宽。有的动物可见到深层白质也出现水肿样表现,细胞外和血管周围的间隙扩大更明显,而同时看到脑血管扩张的表现则明显减轻,核增大突向管腔内。本组动物中有17只出现上述表现。在电镜观察中,细胞内外水肿更明显,核周及细胞器周围间隙扩大,血管内皮细胞增生明显,压迫血管,使血管腔变扁变小,紧密连结增宽,血管周围水肿明显。伤后7天,观察到脑血管扩张消退,脑组织水肿仍存在, 但与72小时比较有所减轻。电镜看到细胞内外水肿减轻,血管周围水肿也减轻,血管内皮细胞增生减轻,紧密连接增宽减轻。
从上面各时相点的观察结果发现:急性脑损伤早期(6小时)出现的病理改变是脑血管扩张,血容量增多的脑肿胀阶段,以后(24小时)逐渐过渡到以脑肿胀为主,脑水肿为辅的并存阶段,72小时后脑肿胀逐渐消退,而过渡到以脑水肿为主的阶段,7天以后脑肿胀完全消退,脑水肿也逐渐减轻。
从脑含水的测定中,我们可以看到,伤后6小时脑含水量已开始增加,伤后24小时增加明显,伤后72小时脑含水量达高峰,伤后7天又开始下降。这其中,72小时与其他时相组以及24小时组与其他时相组之间均有显著性差异。
我们从实验中观察到急性脑损伤继发性损害是脑肿胀与脑水肿两种病理改变,在伤后24小时前是以脑肿胀为主,以后逐渐演变为脑水肿,72小时脑水肿达高峰,因此,急性脑损伤继发性损害的病理过程是先出现脑肿胀,后出现脑水肿,而并非单纯的脑水肿的过程。
参考文献
[1]Bruce DA, Alavi A, Bilaniuk L, et al. Diffuse cerebral swelling following head injuries in children: The syndrome of “malignant brain edema”. J Neurosurg, 1981, 54∶170-178.
[2]Eliott KAC, Jasper. Measurement of experimentally induced brain swelling and shrinkage. Am J Physiology, 1949, 157∶122-129.
[3]Ito U, Yamazaki TS, Takada Y. Brain swelling and brain edema in acute head injury. Acta Neurochir, 1986, 79∶120-124.
[4]Langfitt TW, Tannanbaum HM. Kassell AF. The etiology of acute brain swelling experimental head injury. J Neurosurg, 1966, 24∶47-56.
[5]Lobato RD, Sarabia R, Cordobes F, et al. Posttraumatic cerebral hemispheric swelling: Analysis of 55 cases studied with computerized tomography. J Neurosurg, 1988, 68∶417-423.
[6]Xu RX, Yi SY, Wang BY. Experimental evaluation of BBB permeability using colloidal gold particles as tracers in early-stage brain injury. Chinese Med J, 1991, 104∶634-638.
(收稿:1997-05-29 修回:1997-11-03)
, 百拇医药