腹胀、腹痛伴间断便血
 |
病历摘要
患者,男,19岁,因“腹胀伴间断血便1个月余”入院。
患者进食不洁饮食后出现上腹胀痛及嗳气,无腹泻,排气少,否认发热,未予特殊处理。第3日于当地医院拍腹部X线平片示“肠腔积气”,考虑“肠炎”,予以“吗丁啉,双歧杆菌、嗜酸乳杆菌、肠球菌三联活菌胶囊(培菲康)”等治疗,症状持续不缓解。第4日患者解暗红色糊便1次,量不多,不伴特别不适。查血常规:WBC 22×109/L,N 82.8%,Hb 163 g/L,PLT 470×109/L;便常规:红色糊状便,WBC 10/HP,RBC大量/HP,便潜血(OB)(+)。予以抗炎治疗3天,患者腹胀稍缓解,未再解血便,血WBC降至15×109/L。1周后再次出现排暗红色稀水样便,5次/日,200~300 ml/次,遂来我院就诊。
查体:一般情况尚可,精神较差,皮肤干燥,腹软,无明显压痛,肝脾未及,肠鸣音活跃。无皮疹、关节肿痛、口腔溃疡、牙齿片状脱落等。既往体健,个人史、 家族史无殊。
, 百拇医药
诊断分析
青年男性,急性起病,发病前有不洁饮食史。主要表现间断腹胀,渐加重并出现腹痛,数日后出现血便, 1次至数10次/日。血WBC及中性粒细胞(N%)升高,抗生素治疗似有效。查体:体温正常,中上腹及脐周轻压痛,下腹部肠鸣音较亢进。肛诊(-)。患者的腹痛程度与查体不匹配。诊断考虑以下几种疾病:
1.感染性疾病:患者急性起病,发病前有不洁饮食史,有明显腹痛、腹泻及血便。多次查血WBC明显升高,中性为主,便中WBC升高。抗生素治疗部分有效,提示肠道感染可能。需考虑细菌性痢疾(简称菌痢)、侵袭性大肠杆菌性肠炎等肠道感染性疾病。菌痢临床上可因毒血症出现发热、头痛、乏力、食欲减退等全身症状及阵发性腹痛、腹泻等症状,有黏液脓血便,伴白细胞增多,包括肠出血在内的并发症少见。侵袭性大肠杆菌性肠炎有发热,中重度患者可有脓血便。但该患者有: ⑴ 无明显流行病学史;⑵自发病以来从无明显发热;⑶腹泻发生较晚;⑷从无黏液脓血便;⑸抗生素治疗效欠佳。这些特点不支持肠道感染性疾病,可行相关检查排除。伤寒也可有腹痛、血便,但临床上主要表现为持续高热、神智淡漠、相对缓脉、脾肿大、皮肤玫瑰疹及血中白细胞不高等,与该患者不符处甚多,基本可不考虑。
, 百拇医药
2.炎症性肠病:患者为青年男性,有腹胀、腹痛、腹泻及血便,需考虑炎症性肠病(IBD)可能。但患者起病急,病程短,血便非黏液脓血便,里急后重不明显,不发热,既往无慢性腹痛、腹块史,无明显肠穿孔、肠瘘及肠外系统表现,均不支持IBD诊断,需进一步行内镜检查以排除。
3.自身免疫性疾病:多种风湿性疾病,特别是血管炎可累及胃肠道,表现为腹痛、腹泻、便秘及消化道出血。但此患者无发热、皮疹、关节痛等系统性症状,可进一步完善相关检查以排除。
4.肿瘤:结合患者年龄、急性发病及既往史,肿瘤暂不考虑。
患者入急诊后次日再次出现持续性上腹隐痛,仍排暗红色稀便,无黏液,10余次/日,伴里急后重,排便后腹痛不缓解。予以禁食、补液、抗感染治疗后患者腹痛、腹泻渐缓解,大便红褐色→黄褐色。复查血常规:WBC 32.02→18.60×109/L,PLT 350→689×109/L;血涂片:三系未见异常;尿常规:蛋白 0.25~0.3 g/L,ERY 50个至(-)/μl。24小时尿蛋白:0.12 g。便常规:WBC大量→8~12个/HP,RBC满视野→0~2个/HP,OB持续(+),大便普通培养×4及霉菌培养×2均(-),便找寄生虫均(-)。多次查血电解质正常,肥达-外斐反应(-)。HIV、抗核抗体(ANA)+dsDNA、抗中性粒细胞胞浆抗体(ANCA)、狼疮抗凝物(LA) 、抗心磷脂抗体(ACL)、可提取核抗原(ENA)、蛋白电泳、IgE均正常。血沉(ESR)增高。腹部B超:胆囊内胆泥形成;腹部血管超声见腹腔内多发淋巴结。腹X线平片:考虑“不全肠梗阻”。胃镜示:十二指肠降部多发糜烂,Hp(-),病理检查:小肠黏膜显慢性炎症。
, 百拇医药
患者病程1个月余,病程中从无发热及感染中毒症状,腹痛症状与查体不吻合,一般情况好,多次便培养,便找寄生虫均(-)、免疫指标均(-),基本可排除感染性疾病和免疫性疾病。但是:①患者炎性指标(如WBC和ESR)升高的意义是什么?PLT为何较高?②患者尿检异常的原因是什么,是消化道病变的并发症还是合并症?③十二指肠降部多发糜烂是该病的表现吗?与血便的关系如何?
3天后患者出现双下肢及前臂伸侧少量淡红色丘疹,稍高出皮面,压之不褪色,疹间皮肤正常,略痒,半日后皮疹消退。
结合患者年龄、腹痛、皮疹及实验室异常,诊断考虑为过敏性紫癜(混合型)。
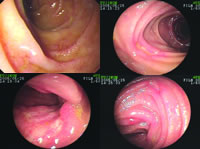
予以氯雷他定(开瑞坦)10 mg口服后1小时,患者腹胀明显缓解,大便当日基本渐恢复正常。次日起予“氯雷他定(10 mg Qd)、泼尼松(30 mg Qd)”口服,患者症状进一步缓解,腹胀消失,大便恢复正常,饮食渐恢复。4日后复查血、尿常规正常,便常规:WBC 0/HP,RBC 0/HP,OB(+),C反应蛋白(CRP)、ESR正常。小肠镜检查:第1、2组小肠可见散在的点状出血点,约从第3组小肠开始至第4组小肠可见多发不规则溃疡,环形为主,上覆白苔,周边黏膜充血,病变呈跳跃性(图1~4)。
, 百拇医药
病人出院时,泼尼松开始每周5 mg Qd减量。出院后复查血、尿、便常规+OB正常。小肠镜:循腔进镜达第4组小肠,见第1、2组小肠黏膜光整,色泽正常,血管纹理清晰,未见溃疡及息肉,第3、4组小肠黏膜略水肿,未见溃疡及糜烂。
讨论
过敏性紫癜是一种常见的变态反应性出血性疾病,好发于寒冷季节,青少年与儿童多见,男性居多(男:女约1.4~2.1:1)。该病主要累及毛细血管壁,因机体对某些致敏物质发生反应,产生相应抗体,形成抗原-抗体复合物,沉着于全身小血管内膜,激活补体,引起以血管炎为主的病理改变,导致毛细血管脆性及通透性增加、血液外渗,发生出血和水肿。部分病人再次接触过敏原可复发。按累及器官,该病可分为皮肤型、腹型、关节型、肾型及混合型,典型者确诊不难。但由于皮损可出现于发病后1~60天内,有时皮损不典型或患者未在意便已消退,当以腹部症状为首发或主要表现时,常不能及时诊断,被误诊为其他消化系统疾病,甚至以外科急腹症行手术。
, 百拇医药
腹型紫癜(Henoch型)是由于消化道黏膜及腹膜脏层毛细血管受累,产生一系列消化道症状,以腹痛最为常见,多为阵发性绞痛,还可有恶心、呕吐、血便、黏液便等,甚至肠套叠、肠梗阻、肠穿孔,重者危及生命。腹部体征可有压痛、肌紧张、肠鸣音亢进,但体征常不如症状明显。实验室检查可出现血WBC、ESR、CRP、血小板等反映炎症的指标升高。内镜检查食管、胃多无异常,十二指肠降段可见散在的斑片状、略高出黏膜面的出血点,点间黏膜充血,病变严重时也会见到溃疡、黏膜水肿等。
肾脏损害多见于出疹后4~8周内,少数为数月之后,个别可见于出疹前或出疹后2年。最常见为孤立性血尿,国内有人报告1/4~1/2病例表现为肉眼血尿。蛋白尿多属轻微,但也可发展成大量蛋白尿而表现为肾病综合征。少数病例可出现急性肾功能恶化,部分患者可有高血压和水肿。约50%的患者病程反复,肾脏受累的程度及转归是决定预后的重要因素。治疗原则为抗过敏、改善血管通透性,及使用糖皮质激素等。
最后诊断:过敏性紫癜(混合型)。
, 百拇医药
点评
临床医师如果对过敏性紫癜的复杂临床表现认识不足,常造成该病的误诊。对于无皮疹的腹痛、便血病人要考虑过敏性紫癜的可能。小肠镜的应用使得我们对该病的小肠表现有了一些了解,即腹型过敏性紫癜可表现为小肠道跳跃性溃疡,推测是由肠壁小血管炎造成的水肿、渗出导致的糜烂和溃疡。
图1 十二指肠降部 散在点状充血糜烂
图2 第三组小肠近段,可见较深溃疡
图3 第三组小肠远段,可见跳跃性宽大溃疡,周边黏膜充血水肿
图4 第四组小肠,可见跳跃性溃疡,周边黏膜充血水肿, 百拇医药