颈胸段脊柱肿瘤的外科治疗
作者:叶招明 严世贵 杨迪生 范顺武 陶惠民 柴莹
单位:叶招明 严世贵 杨迪生 陶惠民 柴莹(310009杭州,浙江大学医学院附属第二医院胸外科);范顺武(浙江大学医学院附属邵逸夫医院)
关键词:颈椎;胸椎;肿瘤;脊髓压迫症;外科手术
中华骨科杂志000501
【摘要】目的观察比较不同手术入路方法治疗颈胸段脊柱肿瘤的疗效。方法本组9例,共10例次。对其中4例肿瘤同时累及椎体及椎体后部结构的患者,选择前后路同期手术,经前路切除肿瘤、椎管减压及钢筋骨水泥或前路钢板固定,并同期行后路肿瘤切除术,其中1例行Luque棒固定;对4例肿瘤仅累及椎体者,选择经前路切除肿瘤、椎管减压、钢筋骨水泥固定;另2例肿瘤单纯累及椎体后部结构者,经后路行肿瘤切除和椎管减压术。术后4例骨巨细胞瘤患者辅以局部放射治疗。结果9例(10例次)患者均安全度过围手术期,随访2~62个月。6例术后发生并发症,其中1例乳糜漏,经纵隔引流8d,拔除引流管而愈;3例出现神经受损症状(共5例次,3例次喉返神经、2例次膈神经),3个月后症状均自行消失。所有患者术后神经功能均有不同程度改善,随访期间7例无局部复发;1例T2转移性肺癌患者14个月后死于癌细胞全身转移;1例C7骨巨细胞瘤患者术后2年肿瘤复发,再次行前后入路联合手术,术后Frankel分级为D级。结论对颈胸段脊柱肿瘤的治疗应根据肿瘤所累及范围选择不同的术式。前后入路联合手术有利于彻底切除肿瘤、椎管减压和恢复脊柱的稳定性。
, 百拇医药
The surgical treatment of the cervicothoracic junction tumors
YE Zhaoming, YAN Shigui, YANG Disheng, et al
Department of Orthopaedics, The Second Affiliated Hospital, Zhejiang University School of Medicine, Hangzhou 310009, China
【 Abstract】 Objective To report the results of sternotomy and combined anterior- posterior approach in the treatment of tumors located in the cervicothoracic junction. Methods Totally 10 cases were treated with the various surgical approach. Four patients with tumor in vertebrae and posterior elements of vertebrae underwent anterior resection, spinal cord decompression, restoration of the stabilization of vertebrae and posterior resection at one surgical setting. Four patients with tumor only in vertebrae underwent anterior resection, spinal cord decompression, and restoring of the stabilization of vertebrae. Two patients with tumor only in posterior elements of vertebrae underwent posterior resection and spinal cord decompression. Reconstruction of the resected vertebral body was performed by using Steinmann pin/polymethylmethacrylate only or combined Steinmann pin/polymethylmethacrylate and anterior plate in giant cell tumors or metastatic lung cancer or by using autografts only in benign tumor. Reconstruction of the resected posterior elements of vertebrae was performed by using Luque rod in one patient. Postoperative irradiation of the spine using standing fraction (generally 3 000 cGy in 10 doses) was administered to 4 of the 9 patients. Results All patients stood surgery well. Nine patients were followed- up from 2 to 62 months. One patient had chylorrhea after operation and responded well after mediastinum drainage for 8 days. Three patients suffered from recurrent laryngeal nerve injury and two patients had phrenic nerve injury, however, the symptoms of nerve injury disappeared within three months. One patient with metastatic lung cancer died of distant metastasis 14 months later. One case of giant cell tumor underwent posterior resection recurred after 2 years and combined anterior- posterior resection and instrumentation was applied. The other seven patients had improvements of the neural symptoms. Conclusion The surgical treatment of the cervicothoracic junction tumors must be decided upon according to the types of the tumor, their locations and extensions. Combined anterior- posterior surgeries are required for adequate tumor removal, neural decompression and stabilization of the spinal column.
, 百拇医药
【 Key words】 Cervical vertebrae; Thoracic vertebrae; Neoplasms; Spinal cord compression; Surgical procedures,operative
颈胸段脊柱(C7、T1~3)肿瘤临床比较少见,仅占脊柱肿瘤的15%[1]。但因其解剖部位特殊,前有胸骨、纵隔阻挡,对于累及椎体病变者手术时暴露困难,故而增加了手术的风险和难度,术后疗效欠佳。我院自1994~1999年采用劈开胸骨、前后入路同期切除肿瘤的手术方法治疗9例(10例次)颈胸段肿瘤患者,效果满意。
资料与方法
一、一般资料
本组9例(其中1例为C7椎体后部结构骨巨细胞瘤,经后路切除肿瘤,术后复发且累及椎体而再次行前后入路同期肿瘤切除术,共计10例次),男5例,女4例;年龄18~63岁。病程2~26个月,平均6个月。临床表现均以胸背痛或双下肢麻木无力为主诉。病变部位:C71例、T14例、T24例。病理类型:骨巨细胞瘤6例,转移性肺癌、动脉瘤样骨囊肿和嗜酸性肉芽肿各1例。术前Frankel分级(10例次):A级5例,其中骨巨细胞瘤4例、动脉瘤样骨囊肿1例;B级4例,骨巨细胞瘤3例、嗜酸性肉芽肿1例;C级1例,为转移性肺癌患者。肿瘤累及范围:4例肿瘤累及椎体和椎体后部结构,其中包括2例T1骨巨细胞瘤,1例T2转移性肺癌,1例复发性C7骨巨细胞瘤;4例肿瘤仅累及椎体,分别为T1骨巨细胞瘤2例、T2骨巨细胞瘤和嗜酸性肉芽肿各1例;2例肿瘤单纯侵犯椎体后部结构者,C7骨巨细胞瘤和T2动脉瘤样骨囊肿各1例。
, 百拇医药
二、手术方法
(一)术前准备:术前常规检查,评估患者对手术的耐受情况;拍摄以患椎为中心的X线正、侧、斜位片和ECT、CT或MRI扫描,评价肿瘤性质和所累及的范围。
(二)术式选择:根据肿瘤所累及椎体的范围选择术式(10例次):(1)对4例肿瘤同时累及椎体及椎体后部结构者,经前路劈开胸骨切除肿瘤、椎管减压、前路固定、后路切除肿瘤。2例行钢筋骨水泥固定;2例行骨水泥前路钢板固定,其中1例由于全椎板切除,脊柱后柱完全破坏,因而行Luque棒固定。(2)4例肿瘤仅累及椎体者,选择经前路劈开胸骨切除肿瘤、前路固定。3例行钢筋骨水泥固定,1例行植骨融合。(3)2例肿瘤单纯侵犯椎体后部结构者,行后路切除肿瘤、椎管减压。本组所用前路钢板是由DANEKS提供的Z-PLATE前路钢板内固定系统。
(三)操作方法
1.经胸骨入路:患者仰卧位,头斜向右侧,沿胸锁乳突肌内缘至胸骨柄上缘与胸骨正中切口连接,沿胸锁乳突肌内缘分离至胸骨柄上缘,钝性分离胸骨后软组织,使胸骨后方充分游离,以胸骨锯劈开胸骨,即可清楚地显露纵隔。探查寻找到左无名静脉,确认气管、食管后将其推向右侧,以免误伤迷走神经、喉返神经和左膈神经,稍作钝性分离即可显露椎前筋膜、C6~T2和部分T3椎体(图1)。结扎左无名静脉,显露T3和T4椎体,于患椎切开椎前筋膜和前纵韧带,彻底切除肿瘤,对有神经症状者行椎管减压,切除患椎上下椎间盘。术中取冰冻切片。良性肿瘤行植骨融合,交界性或恶性肿瘤需行钢筋骨水泥固定,对2例骨巨细胞瘤者做前路钢板固定。然后,冲洗手术创面,检查是否有胸膜破裂,如有破裂应进行修补,并放置胸腔引流管,与纵隔引流管一起接负压引流。胸骨由带针钢丝缝合。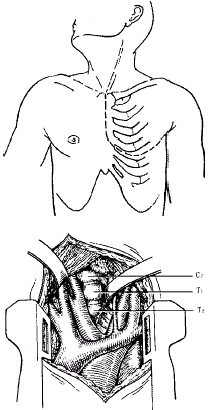
, 百拇医药
图1 经前路劈开胸骨手术切口示意图
2.后路手术:患者俯卧位,以患椎棘突为中心切开皮肤,分离骶棘肌,离断患椎上下棘上、棘间韧带,切除肿瘤。本组有1例行Luque棒固定。术后放置引流管。
(四)术后处理:经前路手术的患者,术后床旁需放置气管切开包,密切监护呼吸、脉搏、血压等生命体征的变化。注意引流物和肺部情况,当X线胸片提示无气胸、且胸腔引流量<50ml/d时,可拔除胸腔引流管。一般引流时间为24~72h。如术中内固定坚强,应鼓励患者在拔除引流管后起床活动。4例骨巨细胞瘤患者于术后2个月开始进行局部放疗。
结果
本组9例患者(10例次)均安全度过围手术期,1~2周拆线出院。随访2~62个月。采用劈开胸骨、前后入路同期手术的4例患者中,1例术后出现乳糜漏,行纵隔引流8d,引流量少于50ml/d时,拔除引流管;2例出现神经受损症状,其中1例为喉返神经和膈神经同时受损,1例为单纯喉返神经受损,经3个月观察,症状自行消失;1例转移性肺癌患者术后神经症状改善,14个月后死于癌细胞全身转移。这4例患者术后Frankel分级:D级2例、E级1例、C级1例。4例采用劈开胸骨、行前路手术者,仅有1例出现喉返神经和膈神经同时受损症状,3个月后症状自行消失;术后Frankel分级为D级3例、E级1例。另2例经后路切除肿瘤者,1例为骨巨细胞瘤患者,术后2年复发,再次行前后入路联合手术切除肿瘤;术后Frankel分级2例均为D级。9例患者在随访期间通过X线、CT或MRI观察,内固定牢固。
, 百拇医药
讨论
近年来,随着影像学、外科学及内固定技术的发展,完整切除肿瘤、椎管减压和恢复脊柱稳定性已成为脊柱外科治疗肿瘤的两项基本原则。由于颈胸段解剖部位特殊,虽然后路或后外侧入路手术可以沿硬脊膜减压,且手术风险较小,但这种术式仅适用于单纯累及椎体后部结构的肿瘤,而对累及椎体的病变,后路手术既不能完全切除肿瘤,有效施行椎管减压,又不利于重建脊柱的前柱结构[2,3]。对此类患者理论上应行经前路肿瘤切除术。但由于低位经颈前路难以显露T2、T3椎体和尾端胸椎结构,特别对颈部较短的患者显露T1则更为困难;经前外侧胸腔入路虽可较好地显露胸腔内的重要结构,但难以暴露上胸椎和下颈椎;而扩大的后方和后外侧经胸入路则不能显露下颈椎的椎体[4]。为了克服和改进上述手术入路的诸多不足,我们采用劈开胸骨显露颈胸段椎体的入路方法,治疗该部位肿瘤,经2~62个月随访,疗效较好。笔者体会,劈开胸骨的入路方法具有:(1)病灶显露清楚,便于完整切除肿瘤和安装内固定装置;(2)可避免经胸腔手术所造成的肋骨切除和胸廓肌损伤;(3)由于手术均在直视下操作,所以比较安全。
, 百拇医药
在开展此项手术的早期我们对所有病例均采用全胸骨劈开,因手术切口大,故损伤也相应较严重。随着探索和积累经验,后期病例则改为劈开部分胸骨,同样可以清楚地显露C6~T4椎体。由于纵隔邻近组织解剖结构复杂,手术操作时分离组织较多,故本组有3例患者术后出现喉返神经受损,2例膈神经牵拉症状,1例发生乳糜漏。但无一例发生如文献所报道[5]的前路手术时纵隔、肺部感染等并发症。对前路手术并发症的防治原则为:(1)喉返神经、膈神经和迷走神经损伤多为术中过度牵拉所致,一般在3个月内均能恢复,以对症治疗为主;(2)胸膜破裂。全胸骨劈开容易发生胸膜破裂,放置胸腔引流管和胸膜修补是有效的治疗手段;(3)乳糜漏。上胸椎手术易损伤胸导管,术中应仔细检查,如发现胸导管损伤,要及时予以缝扎。术后因纵隔放置引流而发生的乳糜漏,一般能自愈,经1~2周治疗仍不愈合者,可考虑开胸手术,结扎胸导管。(4)纵隔与肺部感染。减少手术创伤,充分引流可减少此类并发症的发生。
一般而言,颈胸段肿瘤可以通过单纯前路或后路手术切除、椎管减压而恢复脊柱的稳定性,但术后的影像学检查显示仍有部分患者脊柱的三柱结构均遭破坏。因此,单纯前路或后路手术很难达到切除肿瘤、恢复脊柱稳定性的作用,必须通过前后入路联合手术,方可实现预期目标。关于前后路手术是否同期完成,目前尚有争论。主张分期手术者认为,先做前路手术,隔1~2周后再做后路手术风险比较小[6]。根据我们的经验,先做前路手术,如条件允许则应尽量同期完成后路手术。本组4例同期完成前后路联合手术者,均安全度过围手术期。前后路同期手术较分期手术有以下优点:(1)前后路同期切除肿瘤,可减少因两次手术所造成的肿瘤细胞播散种植的机会;(2)由于截瘫的恢复与脊髓压迫时间密切相关,尤其是恶性肿瘤引起的截瘫,因此,必须尽早、彻底地进行椎管减压;(3)一次手术可减少患者痛苦;(4)降低医疗费用,缩短住院时间。对于恶性肿瘤,尤其是转移性肿瘤患者,应进行生存期估计,对预计生存时间较长、且能耐受手术的患者,应考虑行前路或前后入路联合手术,重建脊柱的稳定性;对预计生存时间较短、对放疗不敏感但能耐受手术的截瘫患者,以提高生存质量为原则,应行简单的后路减压内固定术。
, 百拇医药
切除肿瘤后,由于脊柱的前、中、后三柱结构部分或完全中断,造成脊柱部分或全部失稳,此时恢复脊柱的稳定性则成为治疗脊柱肿瘤的另一项基本原则。重建脊柱稳定性包括对骨缺损的修复和内固定,前者常采用自体骨植骨、钢筋骨水泥和人工椎体等方式修复缺损。自体骨多取自髂骨,本组有1例就近取肋骨和胸骨,避免另做切口。自体骨因强度好,无排斥反应,而且愈合率较高,多为良性肿瘤植骨的首选来源。侵袭性肿瘤患者,由于术后需辅以局部放疗,而局部放疗不利于骨愈合[7],所以对侵袭性肿瘤前柱骨缺损者的修复应采用自体骨植骨(如二期做植骨融合,手术的创伤较大)或钢筋骨水泥固定,有条件者可同时做前路钢板内固定。而对后柱不稳定者应采用Luque棒固定,二期行植骨融合,较少应用人工椎体。Magerl等[8]提倡对恶性或生存时间不长的肿瘤患者用钢筋骨水泥修复椎体破坏造成的骨缺损,但因其与周围骨组织连接不紧密,手术后稳定性较差,故不适宜良性肿瘤患者。脊柱手术后的早期稳定性主要依赖于坚强的内固定,因而,在植骨或钢筋骨水泥固定的同时应行前路钢板固定。但前路钢板存在价格较高、术后螺钉易松动的缺陷,本组有2例患者使用钢板固定,由于随访时间较短,尚无法报告远期观察结果。鉴于颈胸段的特殊解剖部位不宜使用椎弓根螺钉系统,因此,后路内固定多采用Luque棒固定,但其牢固程度稍差。
, 百拇医药
为了防止术后肿瘤复发,术后对局部可能残留的微小病灶,必须辅以局部放疗[9]。Khan等[9,10]报告,3000~5400cGy的局部放疗剂量对骨巨细胞瘤比较有效,脊髓对局部放疗的单次极限耐受剂量为每次4500cGy。我们对骨巨细胞瘤使用的单次局部放疗剂量为3000cGy,总剂量为30~36Gy。对原发性脊柱恶性肿瘤和转移性肿瘤,需根据组织学类型进行局部放疗、化疗,局部放疗的单次和总剂量参照骨巨细胞瘤的治疗剂量。
参 考 文 献
1,Kraus DH, Huo J, Burt M. Surgical access to tumors of the cervicothoracic junction. Head Neck, 1995,17: 131- 136.
2,Cooper PR, Errico TJ, Martin R. A systematic approach to spinal reconstruction after anterior decompression for neoplastic disease of the thoracic and lumbar spine. Neurosurg, 1993, 32: 1- 8.
, 百拇医药
3,Weller SJ, Rossitch E Jr. Unilateral posterolateral decompression without stabilization for neurological palliation of symptomatic spinal metastasis in debilitated patients. J Neurosurg, 1995, 82:739- 744.
4,Nazarro JM, Arbit E, Burt M. “ Trap door” exposure of the cervico- thoracic junction: technical note. J Neurosurg, 1994, 80: 338- 341.
5,Anderson TM, Mansour KA, Miller JI Jr. Thoracic approaches to anterior spinal operations: anterior thoracic approaches. Ann Thorac Surg, 1993, 55:1477- 1452.
, http://www.100md.com
6,Sundaresan N, Steinberger AA, Moore F, et al. Indications and results of combined anterior- posterior approaches for spine tumor surgery. J Neurosurg, 1996, 85: 438- 446.
7,Bouchard JA, Koka A, Bensusan JS, et al. Effects of irradiation on posterior spinal fusions: a rabbit model. Spine, 1994, 19: 1836- 1841.
8,Magerl F, Coscia MF. Total posterior vertebrectomy of the thoracic or lumbar spine. Clin Orthop, 1988, (232):62- 69.
, 百拇医药
9,Khan DC, Malhotra S, Stevens RE, et al. Radiotherapy for the treatment of giant cell tumor of the spine: a report of six cases and review of the literature. Cancer Invest, 1999, 17: 110- 113.
10,Rabin BM, Meyer JR, Berlin JW, et al. Radiation- induced changes in the central nervous system and head and neck. Radiographics, 1996,16: 1055- 1072.
(收稿日期:1999-09-09), 百拇医药
单位:叶招明 严世贵 杨迪生 陶惠民 柴莹(310009杭州,浙江大学医学院附属第二医院胸外科);范顺武(浙江大学医学院附属邵逸夫医院)
关键词:颈椎;胸椎;肿瘤;脊髓压迫症;外科手术
中华骨科杂志000501
【摘要】目的观察比较不同手术入路方法治疗颈胸段脊柱肿瘤的疗效。方法本组9例,共10例次。对其中4例肿瘤同时累及椎体及椎体后部结构的患者,选择前后路同期手术,经前路切除肿瘤、椎管减压及钢筋骨水泥或前路钢板固定,并同期行后路肿瘤切除术,其中1例行Luque棒固定;对4例肿瘤仅累及椎体者,选择经前路切除肿瘤、椎管减压、钢筋骨水泥固定;另2例肿瘤单纯累及椎体后部结构者,经后路行肿瘤切除和椎管减压术。术后4例骨巨细胞瘤患者辅以局部放射治疗。结果9例(10例次)患者均安全度过围手术期,随访2~62个月。6例术后发生并发症,其中1例乳糜漏,经纵隔引流8d,拔除引流管而愈;3例出现神经受损症状(共5例次,3例次喉返神经、2例次膈神经),3个月后症状均自行消失。所有患者术后神经功能均有不同程度改善,随访期间7例无局部复发;1例T2转移性肺癌患者14个月后死于癌细胞全身转移;1例C7骨巨细胞瘤患者术后2年肿瘤复发,再次行前后入路联合手术,术后Frankel分级为D级。结论对颈胸段脊柱肿瘤的治疗应根据肿瘤所累及范围选择不同的术式。前后入路联合手术有利于彻底切除肿瘤、椎管减压和恢复脊柱的稳定性。
, 百拇医药
The surgical treatment of the cervicothoracic junction tumors
YE Zhaoming, YAN Shigui, YANG Disheng, et al
Department of Orthopaedics, The Second Affiliated Hospital, Zhejiang University School of Medicine, Hangzhou 310009, China
【 Abstract】 Objective To report the results of sternotomy and combined anterior- posterior approach in the treatment of tumors located in the cervicothoracic junction. Methods Totally 10 cases were treated with the various surgical approach. Four patients with tumor in vertebrae and posterior elements of vertebrae underwent anterior resection, spinal cord decompression, restoration of the stabilization of vertebrae and posterior resection at one surgical setting. Four patients with tumor only in vertebrae underwent anterior resection, spinal cord decompression, and restoring of the stabilization of vertebrae. Two patients with tumor only in posterior elements of vertebrae underwent posterior resection and spinal cord decompression. Reconstruction of the resected vertebral body was performed by using Steinmann pin/polymethylmethacrylate only or combined Steinmann pin/polymethylmethacrylate and anterior plate in giant cell tumors or metastatic lung cancer or by using autografts only in benign tumor. Reconstruction of the resected posterior elements of vertebrae was performed by using Luque rod in one patient. Postoperative irradiation of the spine using standing fraction (generally 3 000 cGy in 10 doses) was administered to 4 of the 9 patients. Results All patients stood surgery well. Nine patients were followed- up from 2 to 62 months. One patient had chylorrhea after operation and responded well after mediastinum drainage for 8 days. Three patients suffered from recurrent laryngeal nerve injury and two patients had phrenic nerve injury, however, the symptoms of nerve injury disappeared within three months. One patient with metastatic lung cancer died of distant metastasis 14 months later. One case of giant cell tumor underwent posterior resection recurred after 2 years and combined anterior- posterior resection and instrumentation was applied. The other seven patients had improvements of the neural symptoms. Conclusion The surgical treatment of the cervicothoracic junction tumors must be decided upon according to the types of the tumor, their locations and extensions. Combined anterior- posterior surgeries are required for adequate tumor removal, neural decompression and stabilization of the spinal column.
, 百拇医药
【 Key words】 Cervical vertebrae; Thoracic vertebrae; Neoplasms; Spinal cord compression; Surgical procedures,operative
颈胸段脊柱(C7、T1~3)肿瘤临床比较少见,仅占脊柱肿瘤的15%[1]。但因其解剖部位特殊,前有胸骨、纵隔阻挡,对于累及椎体病变者手术时暴露困难,故而增加了手术的风险和难度,术后疗效欠佳。我院自1994~1999年采用劈开胸骨、前后入路同期切除肿瘤的手术方法治疗9例(10例次)颈胸段肿瘤患者,效果满意。
资料与方法
一、一般资料
本组9例(其中1例为C7椎体后部结构骨巨细胞瘤,经后路切除肿瘤,术后复发且累及椎体而再次行前后入路同期肿瘤切除术,共计10例次),男5例,女4例;年龄18~63岁。病程2~26个月,平均6个月。临床表现均以胸背痛或双下肢麻木无力为主诉。病变部位:C71例、T14例、T24例。病理类型:骨巨细胞瘤6例,转移性肺癌、动脉瘤样骨囊肿和嗜酸性肉芽肿各1例。术前Frankel分级(10例次):A级5例,其中骨巨细胞瘤4例、动脉瘤样骨囊肿1例;B级4例,骨巨细胞瘤3例、嗜酸性肉芽肿1例;C级1例,为转移性肺癌患者。肿瘤累及范围:4例肿瘤累及椎体和椎体后部结构,其中包括2例T1骨巨细胞瘤,1例T2转移性肺癌,1例复发性C7骨巨细胞瘤;4例肿瘤仅累及椎体,分别为T1骨巨细胞瘤2例、T2骨巨细胞瘤和嗜酸性肉芽肿各1例;2例肿瘤单纯侵犯椎体后部结构者,C7骨巨细胞瘤和T2动脉瘤样骨囊肿各1例。
, 百拇医药
二、手术方法
(一)术前准备:术前常规检查,评估患者对手术的耐受情况;拍摄以患椎为中心的X线正、侧、斜位片和ECT、CT或MRI扫描,评价肿瘤性质和所累及的范围。
(二)术式选择:根据肿瘤所累及椎体的范围选择术式(10例次):(1)对4例肿瘤同时累及椎体及椎体后部结构者,经前路劈开胸骨切除肿瘤、椎管减压、前路固定、后路切除肿瘤。2例行钢筋骨水泥固定;2例行骨水泥前路钢板固定,其中1例由于全椎板切除,脊柱后柱完全破坏,因而行Luque棒固定。(2)4例肿瘤仅累及椎体者,选择经前路劈开胸骨切除肿瘤、前路固定。3例行钢筋骨水泥固定,1例行植骨融合。(3)2例肿瘤单纯侵犯椎体后部结构者,行后路切除肿瘤、椎管减压。本组所用前路钢板是由DANEKS提供的Z-PLATE前路钢板内固定系统。
(三)操作方法
1.经胸骨入路:患者仰卧位,头斜向右侧,沿胸锁乳突肌内缘至胸骨柄上缘与胸骨正中切口连接,沿胸锁乳突肌内缘分离至胸骨柄上缘,钝性分离胸骨后软组织,使胸骨后方充分游离,以胸骨锯劈开胸骨,即可清楚地显露纵隔。探查寻找到左无名静脉,确认气管、食管后将其推向右侧,以免误伤迷走神经、喉返神经和左膈神经,稍作钝性分离即可显露椎前筋膜、C6~T2和部分T3椎体(图1)。结扎左无名静脉,显露T3和T4椎体,于患椎切开椎前筋膜和前纵韧带,彻底切除肿瘤,对有神经症状者行椎管减压,切除患椎上下椎间盘。术中取冰冻切片。良性肿瘤行植骨融合,交界性或恶性肿瘤需行钢筋骨水泥固定,对2例骨巨细胞瘤者做前路钢板固定。然后,冲洗手术创面,检查是否有胸膜破裂,如有破裂应进行修补,并放置胸腔引流管,与纵隔引流管一起接负压引流。胸骨由带针钢丝缝合。

, 百拇医药
图1 经前路劈开胸骨手术切口示意图
2.后路手术:患者俯卧位,以患椎棘突为中心切开皮肤,分离骶棘肌,离断患椎上下棘上、棘间韧带,切除肿瘤。本组有1例行Luque棒固定。术后放置引流管。
(四)术后处理:经前路手术的患者,术后床旁需放置气管切开包,密切监护呼吸、脉搏、血压等生命体征的变化。注意引流物和肺部情况,当X线胸片提示无气胸、且胸腔引流量<50ml/d时,可拔除胸腔引流管。一般引流时间为24~72h。如术中内固定坚强,应鼓励患者在拔除引流管后起床活动。4例骨巨细胞瘤患者于术后2个月开始进行局部放疗。
结果
本组9例患者(10例次)均安全度过围手术期,1~2周拆线出院。随访2~62个月。采用劈开胸骨、前后入路同期手术的4例患者中,1例术后出现乳糜漏,行纵隔引流8d,引流量少于50ml/d时,拔除引流管;2例出现神经受损症状,其中1例为喉返神经和膈神经同时受损,1例为单纯喉返神经受损,经3个月观察,症状自行消失;1例转移性肺癌患者术后神经症状改善,14个月后死于癌细胞全身转移。这4例患者术后Frankel分级:D级2例、E级1例、C级1例。4例采用劈开胸骨、行前路手术者,仅有1例出现喉返神经和膈神经同时受损症状,3个月后症状自行消失;术后Frankel分级为D级3例、E级1例。另2例经后路切除肿瘤者,1例为骨巨细胞瘤患者,术后2年复发,再次行前后入路联合手术切除肿瘤;术后Frankel分级2例均为D级。9例患者在随访期间通过X线、CT或MRI观察,内固定牢固。
, 百拇医药
讨论
近年来,随着影像学、外科学及内固定技术的发展,完整切除肿瘤、椎管减压和恢复脊柱稳定性已成为脊柱外科治疗肿瘤的两项基本原则。由于颈胸段解剖部位特殊,虽然后路或后外侧入路手术可以沿硬脊膜减压,且手术风险较小,但这种术式仅适用于单纯累及椎体后部结构的肿瘤,而对累及椎体的病变,后路手术既不能完全切除肿瘤,有效施行椎管减压,又不利于重建脊柱的前柱结构[2,3]。对此类患者理论上应行经前路肿瘤切除术。但由于低位经颈前路难以显露T2、T3椎体和尾端胸椎结构,特别对颈部较短的患者显露T1则更为困难;经前外侧胸腔入路虽可较好地显露胸腔内的重要结构,但难以暴露上胸椎和下颈椎;而扩大的后方和后外侧经胸入路则不能显露下颈椎的椎体[4]。为了克服和改进上述手术入路的诸多不足,我们采用劈开胸骨显露颈胸段椎体的入路方法,治疗该部位肿瘤,经2~62个月随访,疗效较好。笔者体会,劈开胸骨的入路方法具有:(1)病灶显露清楚,便于完整切除肿瘤和安装内固定装置;(2)可避免经胸腔手术所造成的肋骨切除和胸廓肌损伤;(3)由于手术均在直视下操作,所以比较安全。
, 百拇医药
在开展此项手术的早期我们对所有病例均采用全胸骨劈开,因手术切口大,故损伤也相应较严重。随着探索和积累经验,后期病例则改为劈开部分胸骨,同样可以清楚地显露C6~T4椎体。由于纵隔邻近组织解剖结构复杂,手术操作时分离组织较多,故本组有3例患者术后出现喉返神经受损,2例膈神经牵拉症状,1例发生乳糜漏。但无一例发生如文献所报道[5]的前路手术时纵隔、肺部感染等并发症。对前路手术并发症的防治原则为:(1)喉返神经、膈神经和迷走神经损伤多为术中过度牵拉所致,一般在3个月内均能恢复,以对症治疗为主;(2)胸膜破裂。全胸骨劈开容易发生胸膜破裂,放置胸腔引流管和胸膜修补是有效的治疗手段;(3)乳糜漏。上胸椎手术易损伤胸导管,术中应仔细检查,如发现胸导管损伤,要及时予以缝扎。术后因纵隔放置引流而发生的乳糜漏,一般能自愈,经1~2周治疗仍不愈合者,可考虑开胸手术,结扎胸导管。(4)纵隔与肺部感染。减少手术创伤,充分引流可减少此类并发症的发生。
一般而言,颈胸段肿瘤可以通过单纯前路或后路手术切除、椎管减压而恢复脊柱的稳定性,但术后的影像学检查显示仍有部分患者脊柱的三柱结构均遭破坏。因此,单纯前路或后路手术很难达到切除肿瘤、恢复脊柱稳定性的作用,必须通过前后入路联合手术,方可实现预期目标。关于前后路手术是否同期完成,目前尚有争论。主张分期手术者认为,先做前路手术,隔1~2周后再做后路手术风险比较小[6]。根据我们的经验,先做前路手术,如条件允许则应尽量同期完成后路手术。本组4例同期完成前后路联合手术者,均安全度过围手术期。前后路同期手术较分期手术有以下优点:(1)前后路同期切除肿瘤,可减少因两次手术所造成的肿瘤细胞播散种植的机会;(2)由于截瘫的恢复与脊髓压迫时间密切相关,尤其是恶性肿瘤引起的截瘫,因此,必须尽早、彻底地进行椎管减压;(3)一次手术可减少患者痛苦;(4)降低医疗费用,缩短住院时间。对于恶性肿瘤,尤其是转移性肿瘤患者,应进行生存期估计,对预计生存时间较长、且能耐受手术的患者,应考虑行前路或前后入路联合手术,重建脊柱的稳定性;对预计生存时间较短、对放疗不敏感但能耐受手术的截瘫患者,以提高生存质量为原则,应行简单的后路减压内固定术。
, 百拇医药
切除肿瘤后,由于脊柱的前、中、后三柱结构部分或完全中断,造成脊柱部分或全部失稳,此时恢复脊柱的稳定性则成为治疗脊柱肿瘤的另一项基本原则。重建脊柱稳定性包括对骨缺损的修复和内固定,前者常采用自体骨植骨、钢筋骨水泥和人工椎体等方式修复缺损。自体骨多取自髂骨,本组有1例就近取肋骨和胸骨,避免另做切口。自体骨因强度好,无排斥反应,而且愈合率较高,多为良性肿瘤植骨的首选来源。侵袭性肿瘤患者,由于术后需辅以局部放疗,而局部放疗不利于骨愈合[7],所以对侵袭性肿瘤前柱骨缺损者的修复应采用自体骨植骨(如二期做植骨融合,手术的创伤较大)或钢筋骨水泥固定,有条件者可同时做前路钢板内固定。而对后柱不稳定者应采用Luque棒固定,二期行植骨融合,较少应用人工椎体。Magerl等[8]提倡对恶性或生存时间不长的肿瘤患者用钢筋骨水泥修复椎体破坏造成的骨缺损,但因其与周围骨组织连接不紧密,手术后稳定性较差,故不适宜良性肿瘤患者。脊柱手术后的早期稳定性主要依赖于坚强的内固定,因而,在植骨或钢筋骨水泥固定的同时应行前路钢板固定。但前路钢板存在价格较高、术后螺钉易松动的缺陷,本组有2例患者使用钢板固定,由于随访时间较短,尚无法报告远期观察结果。鉴于颈胸段的特殊解剖部位不宜使用椎弓根螺钉系统,因此,后路内固定多采用Luque棒固定,但其牢固程度稍差。
, 百拇医药
为了防止术后肿瘤复发,术后对局部可能残留的微小病灶,必须辅以局部放疗[9]。Khan等[9,10]报告,3000~5400cGy的局部放疗剂量对骨巨细胞瘤比较有效,脊髓对局部放疗的单次极限耐受剂量为每次4500cGy。我们对骨巨细胞瘤使用的单次局部放疗剂量为3000cGy,总剂量为30~36Gy。对原发性脊柱恶性肿瘤和转移性肿瘤,需根据组织学类型进行局部放疗、化疗,局部放疗的单次和总剂量参照骨巨细胞瘤的治疗剂量。
参 考 文 献
1,Kraus DH, Huo J, Burt M. Surgical access to tumors of the cervicothoracic junction. Head Neck, 1995,17: 131- 136.
2,Cooper PR, Errico TJ, Martin R. A systematic approach to spinal reconstruction after anterior decompression for neoplastic disease of the thoracic and lumbar spine. Neurosurg, 1993, 32: 1- 8.
, 百拇医药
3,Weller SJ, Rossitch E Jr. Unilateral posterolateral decompression without stabilization for neurological palliation of symptomatic spinal metastasis in debilitated patients. J Neurosurg, 1995, 82:739- 744.
4,Nazarro JM, Arbit E, Burt M. “ Trap door” exposure of the cervico- thoracic junction: technical note. J Neurosurg, 1994, 80: 338- 341.
5,Anderson TM, Mansour KA, Miller JI Jr. Thoracic approaches to anterior spinal operations: anterior thoracic approaches. Ann Thorac Surg, 1993, 55:1477- 1452.
, http://www.100md.com
6,Sundaresan N, Steinberger AA, Moore F, et al. Indications and results of combined anterior- posterior approaches for spine tumor surgery. J Neurosurg, 1996, 85: 438- 446.
7,Bouchard JA, Koka A, Bensusan JS, et al. Effects of irradiation on posterior spinal fusions: a rabbit model. Spine, 1994, 19: 1836- 1841.
8,Magerl F, Coscia MF. Total posterior vertebrectomy of the thoracic or lumbar spine. Clin Orthop, 1988, (232):62- 69.
, 百拇医药
9,Khan DC, Malhotra S, Stevens RE, et al. Radiotherapy for the treatment of giant cell tumor of the spine: a report of six cases and review of the literature. Cancer Invest, 1999, 17: 110- 113.
10,Rabin BM, Meyer JR, Berlin JW, et al. Radiation- induced changes in the central nervous system and head and neck. Radiographics, 1996,16: 1055- 1072.
(收稿日期:1999-09-09), 百拇医药