镫骨全切除术后骨导听阈变化与年龄的关系
作者:马力学 黄德亮 杨伟炎 韩东一 吴 涛
单位:马力学:解放军第三一三医院耳鼻咽喉科,葫芦岛 125000;黄德亮 杨伟炎 韩东一 吴 涛:北京解放军总医院耳鼻咽喉科
关键词:年龄;耳硬化症;镫骨切除术;骨导变化;听阈
海军医学杂志990122 摘要 目的:探讨年龄在镫骨全切除术中对骨导听阈的影响。方法:回顾性分析101例资料完整的耳硬化症病例,比较在不同频率上(0.25kHz,0.5kHz,1kHz,2kHz,4kHz)年龄因素对术后骨导听阈的影响,并判断二者是否有相关性。结果:30岁以下患者术后中低频率(0.25kHz,0.5kHz,1kHz)骨导听阈较术前明显改善,以1kHz最为明显(P<0.01);30岁以上年龄患者术后骨导在1kHz处有所改善,但无统计学意义(P>0.05),在4kHz频率,术后骨导明显下降(P<0.05);当年龄超过50岁时,术后骨导在2kHz也明显下降(P<0.05)。结论:①年龄因素对镫骨切除术后骨导有重要的影响;②30岁以下的年轻患者术后Carhart氏切迹变浅;③在多数语言频率范围内,患者年龄越大,术后骨导阈值下降越多。耳硬化症一旦确诊,应尽早手术治疗。
, http://www.100md.com
耳硬化症多系窗前裂、窗后窝或前庭窗龛周围病变蔓延所致,使镫骨底板正常结构遭受不同程度的破坏吸收,继而新骨增生、硬化、钙化,使底板增厚固定而致聋[1]。镫骨切除术治疗耳硬化症始于本世纪50年代[2],至今,国内已开展此手术约4000例,听力改善的有效率达95%[3]。镫骨切除术对大多数耳硬化症患者是安全有效的治疗方法[4]。但镫骨切除术后骨导变化与年龄的关系国内尚未见报导。本文对接受镫骨底板全切除术的资料完整的耳硬化症病例101耳进行分析,探讨年龄因素对术前术后骨导听阈(dBHL)的影响。
1 材料和方法
1.1 临床资料 资料完整的耳硬化症患者101例,年龄12~78岁,平均39.7岁。其中男56例,女45例。将患者分为四个年龄组:<30岁、30~40岁、41~50岁及>50岁。
1.2 手术方法 镫骨底板全切除后,用脂肪团覆盖前庭窗,用自体镫骨后或前足弓,或用Teflon小柱(长度为3.5~4.0mm)重建听骨链。手术后一周取出外耳道纱条。术后半年进行纯音测听检查。
, 百拇医药
1.3 听力测试及分析方法 术前术后测试五个频率(0.25、0.5、1、2、4kHz)的骨导听阈。测听仪器应用MadsenOB-70型及OB-77型听力计。应用电脑分析软件对数据进行统计学处理,采用配对计量资料t检验观察不同年龄组患者术前术后的骨导听阀变化,用直线相关与回归的t检查判断在不同频率上骨导阈值变化与患者年龄是否呈直线相关(α=0.05)。
2 结 果
年龄30岁以下患者术后骨导阈值与术前相比,除4kHz外,其它频率均有改善,见表1、表2。0.25kHz及0.5kHz的术后骨导阈值与术前相比有显著性差异(P<0.05),而在1kHz则有非常显著性差异(P<0.01)。30岁以上年龄组的患者术后低频(0.25、0.5、1.0kHz)骨导阈值变化不一,无统计学意义。但术后高频(4kHz)骨导下降明显,其中30~40岁及41~50岁年龄组患者术后骨导显著性下降(P<0.01)。当年龄超过50岁时,同时出现2kHz频率骨导阈值显著性下降(P<0.05)。图1为术后不同频率的骨导阈值变化与年龄的关系曲线图。在0.25kHz、1kHz及2kHz频率的骨导阈值与年龄变化成直线负相关,其回归方程式分别为: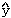 =7.38-0.2x(P=0.0293),
=7.38-0.2x(P=0.0293),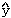 =12.5-0.25x(P=0.0161),
=12.5-0.25x(P=0.0161),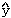 =7.69-0.24x(P=0.0276)。
=7.69-0.24x(P=0.0276)。
, http://www.100md.com
图1 骨导阈值变化与年龄的关系
表1 不同年龄患者镫骨切除术前术后各频率的骨导听阈(dBHL) 年龄
平均(岁)
例数
术前骨导(dBHL)
术后骨导(dBHL)
0.25
0.5
1
2
4
0.25
, 百拇医药
0.5
1
2
4(kHz)
30
23.9
18
14.4
16.7
21.9
25.6
26.9
11.1
, 百拇医药
12.5
14.7
23.1
32.8
30~40
35.4
33
14.0
19.1
27.1
33.1
35.4
16.6
, 百拇医药
19.4
25.0
33.7
40.4
41~50
44.8
36
14.4
18.6
26.1
33.1
36.0
14.3
, 百拇医药
19.3
23.7
32.2
41.0
>50
57.4
14
15.9
22.5
23.3
32.3
34.5
18.2
, 百拇医药
23.8
23.3
41.8
45.0
表2 术前术后骨导听阈变化的差值(术前-术后,dBHL) 年龄
平均(岁)
例数
0.25
0.5
1.0
2.0
4.0(kHz)
, 百拇医药
<30
23.9
18
3.3*
4.2*
7.2*
2.5△
-5.9△
30~40
35.4
33
-2.6△
, 百拇医药
-0.3△
2.1△
-0.6△
-5.0**
41~50
44.8
36
0.1△
-0.7△
2.4△
-0.1△
, 百拇医药
-5.0**
>50
57.4
14
-2.3△
-1.3△
0△
-9.5*
-10.5*
手术前后比较:△P>0.05,*P<0.05,**P<0.01
3 讨 论
, 百拇医药
随着耳硬化症病情的发展,镫骨底板的固定带来了中耳传音功能的障碍,引起气导的下降。同时,临床检查发现除早期患者外,大部分耳硬化症患者的骨导均有所下降。1950年Carhart在为耳硬化症患者进行外半规管开窗时发现,耳硬化症引起的传导性耳聋可有骨导的下降,并发现2kHz处的骨导阈值有一明显的深切迹[5],后来被命名为Carhart氏切迹。Cook认为骨导传入有三种途径:①经颅骨到耳蜗;②经颅骨到中耳再到耳蜗;③经颅骨到外耳道再到耳蜗[6]。因此,中耳传音功能障碍可导致一定程度的骨导下降。临床观察发现,随年龄增长,耳硬化症患者骨导下降的发生率有上升趋势。然而就固定的镫骨底板全切除术后骨导是否改善,年龄因素对骨导变化的影响程度,仍不甚清楚。
本文结果表明,30岁以下的患者术后骨导阈值远较30岁以上患者好,并在低频更明显。但在中高频,其术后骨导阈值变化不一,与术前相比无统计学意义;但30岁以上患者在上述频率的术后骨导阈值却有显著性下降。前庭窗位于鼓岬的后上方,距离耳蜗底回最近,因此,手术也最易造成基底膜高频区的损害,导致术后骨导的下降。骨导阈值变化与年龄的相关与回归统计分析结果表明,在0.25kHz、1kHz及2kHz两者呈直线负相关,即年龄越大,其术后骨导阈值下降越大。但在0.5kHz却不表现上述关系,说明镫骨全切除术对骨导阈值的影响在不同频率有差异,其机理尚待研究。
, 百拇医药
本文未统计病程对骨导的影响,一般说来,年龄大的患者其患病时间长于年轻的患者,随着患病时间的延长,足板周围的硬化灶加重,实施全镫骨足板切除的难度加大,手术的刺激,碎骨片落入及血液进入前庭池,都是影响术后骨导的因素。30岁以内的多数患者接受手术后,其言语频率的骨导阈值均较术前有明显的改善,因此认为,一旦确诊耳硬化症应尽早手术。年龄大的患者也有手术价值。本文资料表明,术后高频骨导阈值较术前明显下降,但并不与年龄成直线负相关。提示即使50岁以上患老年性耳聋的耳硬化症者,也非为手术禁忌证。
当然,伴有高频混合性耳聋的老年耳硬化症患者,手术有可能带来感音神经性耳聋加重的风险。本文结果显示年龄是耳蜗损害的内在因素之一,对此患者术中应注意以下几点:①在锯断足弓前先完成足板钻孔;②薄板型足板易碎裂,操作要小心以避免骨碎片落入前庭;③术中不要去捞取落入前庭池的碎骨片,防止损伤球囊。近来报告,足板小钻孔技术(stapedotomy)治疗耳硬化症并获得较好的术后高频骨导[7~9]。Daniel认为应根据患者的年龄而选择术式,全足板切除术宜用于小于40岁患者,术后中低频改善较好,对大于40岁的患者,宜用足板钻孔术,此对耳蜗高频区损害较轻[10]。根据本文病例统计,作者认为30岁以内的患者更宜行全足板切除术,年龄较大或伴有感音神经性耳聋的耳硬化症患者宜用足板钻孔技术,以减少对内耳的影响。
, http://www.100md.com
总之,年龄对镫骨底板全切除术的骨导阈值有重要的影响,年龄变大会增加术后骨导下降的机会,因此,术前对此应有充分的估计,并应以患者的年龄择用不同的术式。
参考文献
1 姜泗长,方耀云,王沛英.耳硬化症镫骨组织病理学变化的研讨.中华耳鼻咽喉科杂志,1983,18:142
2 王荣光,韩东一.耳硬化症手术寻根.国外医学耳鼻咽喉科学分册,1997,21:256
3 姜泗长.手术学全集耳鼻咽喉科卷.北京:人民军医出版社,1994.189
4 杨伟炎,姜泗长,方耀云等.镫骨切除术治疗耳硬化症的远期疗效观察.中华耳鼻咽喉科杂志,1985,20:228
5 Carhart R.Clinical application of bone conduction audimetry. Arch Oto laryngol,1950,51:798
, http://www.100md.com
6 Cook JA, Krishnan S, Fagan PA.Quantifying the Carhart effect in otosc lerosis. Clin Otolaryngol,1995,20:258
7 Fish U. Stapedectomy versus stapedotomy. Am J Otol, 1982,4:112
8 Bailey HJ, Pappas JJ, Graham SS. Small fenestra stapedectomy a prelimi naryreport. Laryngoscope,1981,91:1308
9 McGee TM. Comparison of small fenestra and total stapedectomy. Ann Otol Rhino Laryngol,1981,90:633
10 Daniel FA.Change of bone conduction thresholds by total footplates tapedectomy in relation to age. Am J Otol,1993,14:105
(收稿:1999-04-07), 百拇医药
单位:马力学:解放军第三一三医院耳鼻咽喉科,葫芦岛 125000;黄德亮 杨伟炎 韩东一 吴 涛:北京解放军总医院耳鼻咽喉科
关键词:年龄;耳硬化症;镫骨切除术;骨导变化;听阈
海军医学杂志990122 摘要 目的:探讨年龄在镫骨全切除术中对骨导听阈的影响。方法:回顾性分析101例资料完整的耳硬化症病例,比较在不同频率上(0.25kHz,0.5kHz,1kHz,2kHz,4kHz)年龄因素对术后骨导听阈的影响,并判断二者是否有相关性。结果:30岁以下患者术后中低频率(0.25kHz,0.5kHz,1kHz)骨导听阈较术前明显改善,以1kHz最为明显(P<0.01);30岁以上年龄患者术后骨导在1kHz处有所改善,但无统计学意义(P>0.05),在4kHz频率,术后骨导明显下降(P<0.05);当年龄超过50岁时,术后骨导在2kHz也明显下降(P<0.05)。结论:①年龄因素对镫骨切除术后骨导有重要的影响;②30岁以下的年轻患者术后Carhart氏切迹变浅;③在多数语言频率范围内,患者年龄越大,术后骨导阈值下降越多。耳硬化症一旦确诊,应尽早手术治疗。
, http://www.100md.com
耳硬化症多系窗前裂、窗后窝或前庭窗龛周围病变蔓延所致,使镫骨底板正常结构遭受不同程度的破坏吸收,继而新骨增生、硬化、钙化,使底板增厚固定而致聋[1]。镫骨切除术治疗耳硬化症始于本世纪50年代[2],至今,国内已开展此手术约4000例,听力改善的有效率达95%[3]。镫骨切除术对大多数耳硬化症患者是安全有效的治疗方法[4]。但镫骨切除术后骨导变化与年龄的关系国内尚未见报导。本文对接受镫骨底板全切除术的资料完整的耳硬化症病例101耳进行分析,探讨年龄因素对术前术后骨导听阈(dBHL)的影响。
1 材料和方法
1.1 临床资料 资料完整的耳硬化症患者101例,年龄12~78岁,平均39.7岁。其中男56例,女45例。将患者分为四个年龄组:<30岁、30~40岁、41~50岁及>50岁。
1.2 手术方法 镫骨底板全切除后,用脂肪团覆盖前庭窗,用自体镫骨后或前足弓,或用Teflon小柱(长度为3.5~4.0mm)重建听骨链。手术后一周取出外耳道纱条。术后半年进行纯音测听检查。
, 百拇医药
1.3 听力测试及分析方法 术前术后测试五个频率(0.25、0.5、1、2、4kHz)的骨导听阈。测听仪器应用MadsenOB-70型及OB-77型听力计。应用电脑分析软件对数据进行统计学处理,采用配对计量资料t检验观察不同年龄组患者术前术后的骨导听阀变化,用直线相关与回归的t检查判断在不同频率上骨导阈值变化与患者年龄是否呈直线相关(α=0.05)。
2 结 果
年龄30岁以下患者术后骨导阈值与术前相比,除4kHz外,其它频率均有改善,见表1、表2。0.25kHz及0.5kHz的术后骨导阈值与术前相比有显著性差异(P<0.05),而在1kHz则有非常显著性差异(P<0.01)。30岁以上年龄组的患者术后低频(0.25、0.5、1.0kHz)骨导阈值变化不一,无统计学意义。但术后高频(4kHz)骨导下降明显,其中30~40岁及41~50岁年龄组患者术后骨导显著性下降(P<0.01)。当年龄超过50岁时,同时出现2kHz频率骨导阈值显著性下降(P<0.05)。图1为术后不同频率的骨导阈值变化与年龄的关系曲线图。在0.25kHz、1kHz及2kHz频率的骨导阈值与年龄变化成直线负相关,其回归方程式分别为:
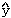 =7.38-0.2x(P=0.0293),
=7.38-0.2x(P=0.0293),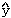 =12.5-0.25x(P=0.0161),
=12.5-0.25x(P=0.0161),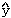 =7.69-0.24x(P=0.0276)。
=7.69-0.24x(P=0.0276)。
, http://www.100md.com
图1 骨导阈值变化与年龄的关系
表1 不同年龄患者镫骨切除术前术后各频率的骨导听阈(dBHL) 年龄
平均(岁)
例数
术前骨导(dBHL)
术后骨导(dBHL)
0.25
0.5
1
2
4
0.25
, 百拇医药
0.5
1
2
4(kHz)
30
23.9
18
14.4
16.7
21.9
25.6
26.9
11.1
, 百拇医药
12.5
14.7
23.1
32.8
30~40
35.4
33
14.0
19.1
27.1
33.1
35.4
16.6
, 百拇医药
19.4
25.0
33.7
40.4
41~50
44.8
36
14.4
18.6
26.1
33.1
36.0
14.3
, 百拇医药
19.3
23.7
32.2
41.0
>50
57.4
14
15.9
22.5
23.3
32.3
34.5
18.2
, 百拇医药
23.8
23.3
41.8
45.0
表2 术前术后骨导听阈变化的差值(术前-术后,dBHL) 年龄
平均(岁)
例数
0.25
0.5
1.0
2.0
4.0(kHz)
, 百拇医药
<30
23.9
18
3.3*
4.2*
7.2*
2.5△
-5.9△
30~40
35.4
33
-2.6△
, 百拇医药
-0.3△
2.1△
-0.6△
-5.0**
41~50
44.8
36
0.1△
-0.7△
2.4△
-0.1△
, 百拇医药
-5.0**
>50
57.4
14
-2.3△
-1.3△
0△
-9.5*
-10.5*
手术前后比较:△P>0.05,*P<0.05,**P<0.01
3 讨 论
, 百拇医药
随着耳硬化症病情的发展,镫骨底板的固定带来了中耳传音功能的障碍,引起气导的下降。同时,临床检查发现除早期患者外,大部分耳硬化症患者的骨导均有所下降。1950年Carhart在为耳硬化症患者进行外半规管开窗时发现,耳硬化症引起的传导性耳聋可有骨导的下降,并发现2kHz处的骨导阈值有一明显的深切迹[5],后来被命名为Carhart氏切迹。Cook认为骨导传入有三种途径:①经颅骨到耳蜗;②经颅骨到中耳再到耳蜗;③经颅骨到外耳道再到耳蜗[6]。因此,中耳传音功能障碍可导致一定程度的骨导下降。临床观察发现,随年龄增长,耳硬化症患者骨导下降的发生率有上升趋势。然而就固定的镫骨底板全切除术后骨导是否改善,年龄因素对骨导变化的影响程度,仍不甚清楚。
本文结果表明,30岁以下的患者术后骨导阈值远较30岁以上患者好,并在低频更明显。但在中高频,其术后骨导阈值变化不一,与术前相比无统计学意义;但30岁以上患者在上述频率的术后骨导阈值却有显著性下降。前庭窗位于鼓岬的后上方,距离耳蜗底回最近,因此,手术也最易造成基底膜高频区的损害,导致术后骨导的下降。骨导阈值变化与年龄的相关与回归统计分析结果表明,在0.25kHz、1kHz及2kHz两者呈直线负相关,即年龄越大,其术后骨导阈值下降越大。但在0.5kHz却不表现上述关系,说明镫骨全切除术对骨导阈值的影响在不同频率有差异,其机理尚待研究。
, 百拇医药
本文未统计病程对骨导的影响,一般说来,年龄大的患者其患病时间长于年轻的患者,随着患病时间的延长,足板周围的硬化灶加重,实施全镫骨足板切除的难度加大,手术的刺激,碎骨片落入及血液进入前庭池,都是影响术后骨导的因素。30岁以内的多数患者接受手术后,其言语频率的骨导阈值均较术前有明显的改善,因此认为,一旦确诊耳硬化症应尽早手术。年龄大的患者也有手术价值。本文资料表明,术后高频骨导阈值较术前明显下降,但并不与年龄成直线负相关。提示即使50岁以上患老年性耳聋的耳硬化症者,也非为手术禁忌证。
当然,伴有高频混合性耳聋的老年耳硬化症患者,手术有可能带来感音神经性耳聋加重的风险。本文结果显示年龄是耳蜗损害的内在因素之一,对此患者术中应注意以下几点:①在锯断足弓前先完成足板钻孔;②薄板型足板易碎裂,操作要小心以避免骨碎片落入前庭;③术中不要去捞取落入前庭池的碎骨片,防止损伤球囊。近来报告,足板小钻孔技术(stapedotomy)治疗耳硬化症并获得较好的术后高频骨导[7~9]。Daniel认为应根据患者的年龄而选择术式,全足板切除术宜用于小于40岁患者,术后中低频改善较好,对大于40岁的患者,宜用足板钻孔术,此对耳蜗高频区损害较轻[10]。根据本文病例统计,作者认为30岁以内的患者更宜行全足板切除术,年龄较大或伴有感音神经性耳聋的耳硬化症患者宜用足板钻孔技术,以减少对内耳的影响。
, http://www.100md.com
总之,年龄对镫骨底板全切除术的骨导阈值有重要的影响,年龄变大会增加术后骨导下降的机会,因此,术前对此应有充分的估计,并应以患者的年龄择用不同的术式。
参考文献
1 姜泗长,方耀云,王沛英.耳硬化症镫骨组织病理学变化的研讨.中华耳鼻咽喉科杂志,1983,18:142
2 王荣光,韩东一.耳硬化症手术寻根.国外医学耳鼻咽喉科学分册,1997,21:256
3 姜泗长.手术学全集耳鼻咽喉科卷.北京:人民军医出版社,1994.189
4 杨伟炎,姜泗长,方耀云等.镫骨切除术治疗耳硬化症的远期疗效观察.中华耳鼻咽喉科杂志,1985,20:228
5 Carhart R.Clinical application of bone conduction audimetry. Arch Oto laryngol,1950,51:798
, http://www.100md.com
6 Cook JA, Krishnan S, Fagan PA.Quantifying the Carhart effect in otosc lerosis. Clin Otolaryngol,1995,20:258
7 Fish U. Stapedectomy versus stapedotomy. Am J Otol, 1982,4:112
8 Bailey HJ, Pappas JJ, Graham SS. Small fenestra stapedectomy a prelimi naryreport. Laryngoscope,1981,91:1308
9 McGee TM. Comparison of small fenestra and total stapedectomy. Ann Otol Rhino Laryngol,1981,90:633
10 Daniel FA.Change of bone conduction thresholds by total footplates tapedectomy in relation to age. Am J Otol,1993,14:105
(收稿:1999-04-07), 百拇医药