单发性脑转移瘤的CT诊断价值
作者:严建春 倪才方 王冬青 胡东劲 张卫东 陈之军
单位:严建春(212001 江苏省镇江 市第四人民医院CT室);胡东劲(212001 江苏省镇江 市第四人民医院CT室);张卫东(212001 江苏省镇江 市第四人民医院CT室);陈文军(212001 江苏省镇江 市第四人民医院CT室);倪才方(215006 苏州医学院附属第一医 院影像中心);王冬青(212001 镇江医学院附属江滨医院CT室)
关键词:单发脑转移瘤;计算机断层;诊断
放射学实践000211 【摘要】 目的:探讨CT对单发脑转移瘤的诊断价值。方法:19例单发脑转移瘤行CT平扫和增强扫描。结果:单发性 脑转移瘤与多发性者具有同样的好发部位及常见CT表现,也有少见部位及特殊的CT征象。临床病史及原发灶在对单发转移瘤的诊断与鉴别诊断中具有重要价值。结论:单发脑转移瘤易于误诊,正确诊断需多方面综合判断。
, http://www.100md.com
CT diagnostic value of single brain metastasis
Yan Jian chun,Ni Caifang,Wang Dongqing,et al.
(Department of CT,the Fourth Hospital of Zhen jiang,Jiangsu 212001)
【Abstract】 Objective:To study the diagnostic value of CT for single brain metastasis.Methods:Single brain metastsis underwent CT with plain scan and intravenous contrast enhancement in 19 cases.Res ults:The locaton and CT appearances of single brain metastasis were simi lar to those of multiple metastases,but there were also special locations and CT features.Clinical history and primary tumor play an important role in diagnosis and differential diagnosis.Conclusions:Single brain metastasis is easily to be misdiagnosed,comprehensive evaluation is necessary for correct d iagnosis.
, 百拇医药
【Key words】 Single brain metastasis CT Diagnosis
多发性脑转移瘤CT易于诊断,而单发者因缺乏特异性与其它单发肿瘤、炎性假瘤、结核、囊肿等占位性病灶难以鉴别。本文对19例经手术病理或临床证实、有完整可靠资料的单发转移瘤进行回顾性研究与分析,旨在提高CT诊断与鉴别诊断的水平。
材料和方法
单发脑转移瘤19例,男11例,女8例,年龄24~78岁,平均54.5岁,40岁以上者15例(占78.9 %)。原发肿瘤中肺癌8例,乳腺癌2例,肝癌、食道癌、胃癌、结肠癌、鼻咽癌、甲状腺癌、 膀胱癌各1例,原发灶不明者2例。其中11例原发灶经手术病理证实,6例经临床、CT及其它 检查资料综合诊断。
扫描方法:本组19例采用东芝TCT-300S及日立W1000?CT机,常规OM线横断扫描9~12层, 层厚5~10mm, 层距5~10mm。所有病例均行平扫和增强扫描。采用团注注射法,造影剂为60%泛影葡胺或优 维显60~100ml。
, http://www.100md.com
结果
1. 肿瘤发生部位
大脑半球皮质及皮质下区14例(顶叶9例、额叶2例、颞叶2例、枕叶1例),大脑镰旁(胼胝体 膝部)、右丘脑、左侧脑室后角各1例,小脑区2例。
2. 瘤灶大小、形态
肿瘤直径最大者4.2cm×5.0cm×5.4cm,最小者0.8cm×0.9cm×1.2cm,其长径≤4cm者17例,>4cm者2例,肿瘤形态大多呈圆形或类圆形。仅1例颞底部瘤灶外形不规则。
3.CT平扫和增强扫描表现
平扫示4例均为低密度水肿区无明显瘤结节,5例中心低密度周边等密度或略高密度环灶,7例等密度结节瘤灶,3例混杂密度灶,周围均可见不同程度水肿区。增强后4例无瘤结节者均可见小结节增强灶,5例周边等密度或略高密度环不同程度强化,而中心低密度区不强化或不均匀强化,7例等密度灶变为高密度强化,3例混杂密度灶呈不均匀强化。
, 百拇医药
瘤周不同程度水肿区不强化,但边界更锐利。按照胡春洪[1]等关于灶周水肿4级分类法,小脑区2例,左侧脑室后角1例及瘤灶>4cm2例均为轻度水肿,其余均为中重度水肿。
讨论
脑转移瘤可发生于任何年龄,尤以40岁以上中老年人最好发[2]。本组40岁以上占78.9%(15/19)。原发肿瘤以肺癌居多,本组占42.1%(8/19)。脑转移瘤CT表现多种多样,单发转移灶有与多发者类似的好发部位及常见CT表现,而有些少见部位及特殊CT表现者常难以定性诊断。
1.脑转移瘤好发于大脑半球的皮质及皮质下区,即皮髓质交界区,这与瘤栓易进入大脑中动脉末稍分支有关[2](图1)。本组占73.7%(14/19)。单发转移灶一般均较小,本组直径>4cm者仅2例,而瘤周水肿却很明显,大部分呈“指样”水肿,这种小瘤体、大水肿的表现常为转移灶的特异征象。其原因是脑转移灶血管属有窗性血管,无血脑屏障,另外有人认为转移瘤还可产生一种蛋白质,在瘤灶形成高渗透压梯度或可导致变态反应[1],产生较严重的脑水肿。
, http://www.100md.com
图1 膀胱癌脑转移,平扫示左顶叶瘤灶呈略高密度,其内见低密度影,灶周水肿。
单发结节平扫大多为低、等或略高密度,结节较小时呈类圆形或圆形,结节较大时可呈不规则或分叶状,这是由于转移灶生长迅速,且向各个方向生长速度不同。增强后小结节可呈均一强化,大结节内部由于坏死可呈不均匀强化,侵犯颅骨者使骨质呈虫蚀样破坏。
2.转移瘤可发生于脑室内,大脑凸面紧贴颅骨内板或大脑镰旁、基底节、丘脑、脑干等少见部位,灶周水肿轻或无。本组有2例位于小脑区,位于右丘脑、大脑镰旁及左侧脑室后角各1例(图2~4)。其原因可能是瘤栓通过血行途径转移到大脑凸面和大脑镰附近的表浅皮质区或通过脑脊液转移种植至脑室或由靠近脑室周围的脑质内转移灶向脑室内突出所致[3]。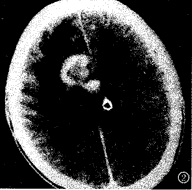
图2 增强扫描示乳腺癌脑转移灶位于右大脑镰旁、胼胝体膝部,似脑膜瘤样强化,灶周水肿明显。
, http://www.100md.com
图3 肺癌脑转移,增强扫描示强化转移灶位于左侧脑室后角内。
图4 结肠癌脑转移,平扫示右丘脑区“指样”水肿,未见明显瘤灶。
单发转移灶平扫边缘呈环状、中央低密度,增强后呈环状增强或出现壁结节时,酷似脑脓肿或囊性胶质瘤,诊断较难(图5)。颅内单发占位性病灶CT表现可类似于脑转移灶,尤其对于原发瘤灶不详者极易误诊。本组2例未发现原发灶者,术前误诊为胶质瘤,均位于颞叶(图6)。
图5 肺癌术后1年脑转移,增强扫描示瘤灶位于右小脑半球,边缘呈花边样强化,其内低密度区不强化,灶周轻度水肿。
, 百拇医药
图6 左颞叶转移性腺癌,术前、术后均未找到原发灶。
3.鉴别诊断
脑脓肿 常有感染病史,增强后外侧壁略厚,内侧壁薄而光整,如出现“子灶”或灶内含气,则不难鉴别[4]。
胶质瘤 可发生在脑内任何部位,瘤体边界不清,囊性者可见较大强化壁结节,壁厚薄不一,内外壁不甚光整。有些胶质瘤可见钙化(如少突胶质细胞瘤),而转移瘤罕见钙化。
脑膜瘤 多位于大脑凸面或靠近大脑镰旁,常以广基与颅骨内板相连,邻近骨质可增生或破坏。增强后呈均一强化,边缘锐利,有包膜,瘤周水肿轻。
脑结核 好发于青少年,常见基底池内弥漫性或斑片状强化或脑膜增强,“靶环征”是其特征性表现。
脑囊虫病 可单发或多发,单发大多呈大囊状,有的病例增强后表现为特殊的环状增强,中心有点状强化,囊周水肿轻,结合临床及血液囊虫补体结合试验多可确诊。
, 百拇医药
综上所述,颅内单发转移灶结合临床及原发瘤史,大多可确诊,如CT表现不典型、少见部位且不明原发灶时,鉴别诊断需多方面综合分析。
参考文献
[1]胡春洪,钱铭辉.脑部瘤周水肿129例CT分析[J].实用放射学杂志,1994,10∶209.
[2]沈天真,陈星荣.中枢神经系统计算机体层摄影(CT)和磁共振成像(MRI)[M].上海:上海医科大学出版社,1992.222.
[3]颜海鹰,王大有.脑转移瘤的特殊CT表现[J].实用放射学杂志,1995.11∶728.
[4]刘斯润,顾之岳.颅内环形增强病灶的CT诊断[J].实用放射学杂志,1993,9∶738.
(1999-12-08 收稿), 百拇医药
单位:严建春(212001 江苏省镇江 市第四人民医院CT室);胡东劲(212001 江苏省镇江 市第四人民医院CT室);张卫东(212001 江苏省镇江 市第四人民医院CT室);陈文军(212001 江苏省镇江 市第四人民医院CT室);倪才方(215006 苏州医学院附属第一医 院影像中心);王冬青(212001 镇江医学院附属江滨医院CT室)
关键词:单发脑转移瘤;计算机断层;诊断
放射学实践000211 【摘要】 目的:探讨CT对单发脑转移瘤的诊断价值。方法:19例单发脑转移瘤行CT平扫和增强扫描。结果:单发性 脑转移瘤与多发性者具有同样的好发部位及常见CT表现,也有少见部位及特殊的CT征象。临床病史及原发灶在对单发转移瘤的诊断与鉴别诊断中具有重要价值。结论:单发脑转移瘤易于误诊,正确诊断需多方面综合判断。
, http://www.100md.com
CT diagnostic value of single brain metastasis
Yan Jian chun,Ni Caifang,Wang Dongqing,et al.
(Department of CT,the Fourth Hospital of Zhen jiang,Jiangsu 212001)
【Abstract】 Objective:To study the diagnostic value of CT for single brain metastasis.Methods:Single brain metastsis underwent CT with plain scan and intravenous contrast enhancement in 19 cases.Res ults:The locaton and CT appearances of single brain metastasis were simi lar to those of multiple metastases,but there were also special locations and CT features.Clinical history and primary tumor play an important role in diagnosis and differential diagnosis.Conclusions:Single brain metastasis is easily to be misdiagnosed,comprehensive evaluation is necessary for correct d iagnosis.
, 百拇医药
【Key words】 Single brain metastasis CT Diagnosis
多发性脑转移瘤CT易于诊断,而单发者因缺乏特异性与其它单发肿瘤、炎性假瘤、结核、囊肿等占位性病灶难以鉴别。本文对19例经手术病理或临床证实、有完整可靠资料的单发转移瘤进行回顾性研究与分析,旨在提高CT诊断与鉴别诊断的水平。
材料和方法
单发脑转移瘤19例,男11例,女8例,年龄24~78岁,平均54.5岁,40岁以上者15例(占78.9 %)。原发肿瘤中肺癌8例,乳腺癌2例,肝癌、食道癌、胃癌、结肠癌、鼻咽癌、甲状腺癌、 膀胱癌各1例,原发灶不明者2例。其中11例原发灶经手术病理证实,6例经临床、CT及其它 检查资料综合诊断。
扫描方法:本组19例采用东芝TCT-300S及日立W1000?CT机,常规OM线横断扫描9~12层, 层厚5~10mm, 层距5~10mm。所有病例均行平扫和增强扫描。采用团注注射法,造影剂为60%泛影葡胺或优 维显60~100ml。
, http://www.100md.com
结果
1. 肿瘤发生部位
大脑半球皮质及皮质下区14例(顶叶9例、额叶2例、颞叶2例、枕叶1例),大脑镰旁(胼胝体 膝部)、右丘脑、左侧脑室后角各1例,小脑区2例。
2. 瘤灶大小、形态
肿瘤直径最大者4.2cm×5.0cm×5.4cm,最小者0.8cm×0.9cm×1.2cm,其长径≤4cm者17例,>4cm者2例,肿瘤形态大多呈圆形或类圆形。仅1例颞底部瘤灶外形不规则。
3.CT平扫和增强扫描表现
平扫示4例均为低密度水肿区无明显瘤结节,5例中心低密度周边等密度或略高密度环灶,7例等密度结节瘤灶,3例混杂密度灶,周围均可见不同程度水肿区。增强后4例无瘤结节者均可见小结节增强灶,5例周边等密度或略高密度环不同程度强化,而中心低密度区不强化或不均匀强化,7例等密度灶变为高密度强化,3例混杂密度灶呈不均匀强化。
, 百拇医药
瘤周不同程度水肿区不强化,但边界更锐利。按照胡春洪[1]等关于灶周水肿4级分类法,小脑区2例,左侧脑室后角1例及瘤灶>4cm2例均为轻度水肿,其余均为中重度水肿。
讨论
脑转移瘤可发生于任何年龄,尤以40岁以上中老年人最好发[2]。本组40岁以上占78.9%(15/19)。原发肿瘤以肺癌居多,本组占42.1%(8/19)。脑转移瘤CT表现多种多样,单发转移灶有与多发者类似的好发部位及常见CT表现,而有些少见部位及特殊CT表现者常难以定性诊断。
1.脑转移瘤好发于大脑半球的皮质及皮质下区,即皮髓质交界区,这与瘤栓易进入大脑中动脉末稍分支有关[2](图1)。本组占73.7%(14/19)。单发转移灶一般均较小,本组直径>4cm者仅2例,而瘤周水肿却很明显,大部分呈“指样”水肿,这种小瘤体、大水肿的表现常为转移灶的特异征象。其原因是脑转移灶血管属有窗性血管,无血脑屏障,另外有人认为转移瘤还可产生一种蛋白质,在瘤灶形成高渗透压梯度或可导致变态反应[1],产生较严重的脑水肿。

, http://www.100md.com
图1 膀胱癌脑转移,平扫示左顶叶瘤灶呈略高密度,其内见低密度影,灶周水肿。
单发结节平扫大多为低、等或略高密度,结节较小时呈类圆形或圆形,结节较大时可呈不规则或分叶状,这是由于转移灶生长迅速,且向各个方向生长速度不同。增强后小结节可呈均一强化,大结节内部由于坏死可呈不均匀强化,侵犯颅骨者使骨质呈虫蚀样破坏。
2.转移瘤可发生于脑室内,大脑凸面紧贴颅骨内板或大脑镰旁、基底节、丘脑、脑干等少见部位,灶周水肿轻或无。本组有2例位于小脑区,位于右丘脑、大脑镰旁及左侧脑室后角各1例(图2~4)。其原因可能是瘤栓通过血行途径转移到大脑凸面和大脑镰附近的表浅皮质区或通过脑脊液转移种植至脑室或由靠近脑室周围的脑质内转移灶向脑室内突出所致[3]。

图2 增强扫描示乳腺癌脑转移灶位于右大脑镰旁、胼胝体膝部,似脑膜瘤样强化,灶周水肿明显。

, http://www.100md.com
图3 肺癌脑转移,增强扫描示强化转移灶位于左侧脑室后角内。

图4 结肠癌脑转移,平扫示右丘脑区“指样”水肿,未见明显瘤灶。
单发转移灶平扫边缘呈环状、中央低密度,增强后呈环状增强或出现壁结节时,酷似脑脓肿或囊性胶质瘤,诊断较难(图5)。颅内单发占位性病灶CT表现可类似于脑转移灶,尤其对于原发瘤灶不详者极易误诊。本组2例未发现原发灶者,术前误诊为胶质瘤,均位于颞叶(图6)。

图5 肺癌术后1年脑转移,增强扫描示瘤灶位于右小脑半球,边缘呈花边样强化,其内低密度区不强化,灶周轻度水肿。

, 百拇医药
图6 左颞叶转移性腺癌,术前、术后均未找到原发灶。
3.鉴别诊断
脑脓肿 常有感染病史,增强后外侧壁略厚,内侧壁薄而光整,如出现“子灶”或灶内含气,则不难鉴别[4]。
胶质瘤 可发生在脑内任何部位,瘤体边界不清,囊性者可见较大强化壁结节,壁厚薄不一,内外壁不甚光整。有些胶质瘤可见钙化(如少突胶质细胞瘤),而转移瘤罕见钙化。
脑膜瘤 多位于大脑凸面或靠近大脑镰旁,常以广基与颅骨内板相连,邻近骨质可增生或破坏。增强后呈均一强化,边缘锐利,有包膜,瘤周水肿轻。
脑结核 好发于青少年,常见基底池内弥漫性或斑片状强化或脑膜增强,“靶环征”是其特征性表现。
脑囊虫病 可单发或多发,单发大多呈大囊状,有的病例增强后表现为特殊的环状增强,中心有点状强化,囊周水肿轻,结合临床及血液囊虫补体结合试验多可确诊。
, 百拇医药
综上所述,颅内单发转移灶结合临床及原发瘤史,大多可确诊,如CT表现不典型、少见部位且不明原发灶时,鉴别诊断需多方面综合分析。
参考文献
[1]胡春洪,钱铭辉.脑部瘤周水肿129例CT分析[J].实用放射学杂志,1994,10∶209.
[2]沈天真,陈星荣.中枢神经系统计算机体层摄影(CT)和磁共振成像(MRI)[M].上海:上海医科大学出版社,1992.222.
[3]颜海鹰,王大有.脑转移瘤的特殊CT表现[J].实用放射学杂志,1995.11∶728.
[4]刘斯润,顾之岳.颅内环形增强病灶的CT诊断[J].实用放射学杂志,1993,9∶738.
(1999-12-08 收稿), 百拇医药