麻醉及剖宫产术对心脏病产妇心功能的影响
作者:苗竹林 汤希伟 林其德
单位:苗竹林 200001 上海第二医科大学附属仁济医院妇产科;汤希伟,林其德 现在内蒙古包头钢铁厂医院妇产科
关键词:
中华妇产科杂志/991113 血液流动造成身体某一节段的容积变化,而容积的变化有其相应的电阻抗变化,记录此种阻抗变化,即可间接推测血流情况。在心动周期中,随心脏舒缩活动而引起的血液动力学变化势必反映在组织的电阻抗变化上,心阻抗图(ICG)是一种判断心脏功能,反映心脏血液动力学变化的无创伤检查法,我们采用ICG测定以了解麻醉和剖宫产术对妊娠合并心脏病不同程度心功能损害者的影响。
一、资料与方法
1.资料来源:从1995年8月至1998年1月在上海第二医科大学附属仁济医院妇产科、上海产科心脏病监护中心住院分娩的患者中,筛选出妊娠合并心脏病55例作为观察组,其中先天性心脏病16例、风湿性心脏病17例、病毒性心肌炎14例、围产期心肌病5例、妊高征性心肌病3例,按照纽约心脏病协会心功能分级法,分为心功能Ⅰ~Ⅱ级30例,Ⅲ~Ⅳ级25例,随机选择同期非心脏病剖宫产孕妇15例,做为对照组。
, 百拇医药
2.方法:采用美国无创伤连续心排量监护仪(NCCOM3型),阻抗电极采用一次性银-氯化银凝胶电极,分别固定于受检者额状面与两颈肩交界点,胸骨剑突尖端水平与两侧腋中线交界点,及其以上4点的远心侧5 cm处,受检者麻醉后平卧,连续记录麻醉后5分钟、手术开始到术毕各主要操作时心功能参数,包括胸液指数(TFI)、心室射血时间(VET)、射血速度指数(EVI)、心排量(CO)、心率(HR)、每搏输出量(SV)。
3.统计学处理:参数采用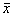 ±s表示,各组对比采用t检验。
±s表示,各组对比采用t检验。
二、结果
1.麻醉后5分钟与胎盘娩出时心功能各项指标的比较:麻醉后5分钟两组间各参数比较,差异无显著性。而当胎盘娩出时对照组及心功能Ⅰ~Ⅱ级者EVI、CO、SV显著升高(P<0.05),其中CO、SV升高极显著(P<0.001),与心功能Ⅲ~Ⅳ级者比较,差异有极显著性(P<0.001),见表1。
, 百拇医药
2.剖宫产术中各组平均CO值变化:剖宫产过程中,当破水、胎儿娩出时,CO值开始升高,胎盘娩出时达高峰,对照组及心功能Ⅰ~Ⅱ级者CO值随后缓慢下降,至术毕基本恢复到术始状态;而心功能Ⅲ~Ⅳ级者CO值升高幅度较小,且持续时间短。
三、讨论
表1 两组产妇麻醉后5分钟及胎盘娩出时心功能各参数的比较 组别
例数
时间
TFI(Ω)
WET(sec)
EVI(Ω/sec)
CO(L/min)
, 百拇医药
HR(beat/min)
SV(L/beat)
对照组
15
A
25.8±4.1
0.26±0.11
1.88±0.23
4.6±0.2
92.9±15.7
45.3±7.2
观察组
, 百拇医药
B
24.4±3.9
0.29±0.03
2.34±0.55
8.1±0.9
99.0±7.1
75.3±16.3
心功能Ⅰ~Ⅱ级
30
A
23.8±3.0
0.23±0.21
, http://www.100md.com
1.78±0.69
4.7±0.6
95.0±10.6
49.0±5.8
B
23.4±2.3
0.26±0.02
2.66±1.17
7.5±0.8
96.2±9.8
78.2±10.4
心功能Ⅲ~Ⅳ级
, 百拇医药
25
A
24.3±2.6
0.25±0.13
1.76±1.20
4.4±0.6
98.9±4.9
39.6±10.3
B
23.4±3.1
0.27±0.14
2.11±0.91
, 百拇医药
4.9±0.9
101.1±8.0
41.2±9.2
注:A:麻醉后5分,B:胎盘娩出时
分娩是心脏病孕妇的一大难关,妊娠合并心脏病也是孕妇死亡的主要原因之一。近年来剖宫产手术的不断完善,很大程度上避免了阴道分娩时用力、疼痛、紧张等因素所造成的心肌缺血及心功能恶化的现象。但剖宫产术又作为一种有创伤性的操作,无疑也会产生一些不良的反应。非心脏病患者(可视为正常产妇)心功能各指标不断变化以适应机体的需要,尤其是在破水、取胎及胎盘娩出过程中常引起血液动力学的显著改变,CO、SV、EVI等参数显著升高。其发生机理可能为(1)硬膜外阻滞虽能满足手术止痛和肌肉松弛要求,但还不能完全阻滞手术强烈刺激引起的应急反应,心排出量急剧增加以满足机体耗氧的需要。(2)胎儿娩出后,子宫骤然缩小,膈肌下降,引起心脏大血管机械性移位。(3)胎儿胎盘娩出后,胎盘血循环停止,血窦内血液大量进入体循环中,回心血量增加。上述因素导致血液动力学的急剧变化,使心脏负荷在妊娠期心脏负担加重的基础上进一步增加,若心功能不全时,易诱发心力衰竭。
, 百拇医药
心功能Ⅰ~Ⅱ级者在剖宫产手术过程中,心排出量等心功能指标的变化与正常者无显著差异,说明该组患者心脏有很好的代偿能力,能耐受麻醉及剖宫产等各种操作的刺激。心功能Ⅲ级以上者在剖宫产主要操作过程中,上述参数无明显升高,有些甚至下降,说明这些患者多数病情比较严重,心功能储备甚差,在某些强烈刺激下,CO值不能在应急状态下适应全身耗氧增加的需要。
因此,术前明确心血管损害程度和合理进行围手术期综合处理,十分重要。对心功能Ⅲ级及以上的患者应作强心、利尿、扩张血管、营养心肌及维持电解质平衡的处理,尽量提高患者对麻醉、手术的耐受能力,术前、术后积极抗感染,术中改进关键步骤的手术操作,维护心功能,改善患者全身状态,在严密监护下输血、补液,常规行心电、血压等监护。
正常妊娠期及产褥期心排量的变化国内外的学者已做了大量的研究[1],大量资料表明,应用ICG所测CO值与热稀释法及导管法所测值,在心脏病患者及动物实验中都显示有很好的相关性[2-4]。本研究采用阻抗法测定妊娠合并心脏病的产妇剖宫术中心功能的改变,对了解病情及合理处理有指导意义。临床上应重视此类伤害性刺激对血流动力学的不利影响,手术中积极避免或尽量减少不适当的操作。
, http://www.100md.com
参考文献
1 Vanoppen AC, Stigter RH, Bruinse HW, et al. Cardiac output in normal pregnancy: a critical review. Obstet Gynecol, 1996, 87: 310-318.
2 Fuller HD. Evaluation of left ventricular function by impedance cardiography: a review. Progress Cardiovasc Dis, 1994, 36: 267-273.
3 Weiss S, Calloway E, Cairo J, et al. Comp- arison of cardiac output measurement by thermodilution and thoracic electrical bioimpedance in critically ill versus non-critically ill patients. Am J Emerg Med, 1995, 15: 626-631.
4 Doering L, Lum E, Dracup K, et al. Predictors of between method differences in cardiac output measuremrnt using thoracic electrical bioimpedance and thermodilution. Crit Care Med, 1995, 23: 1667-1673.
(收稿:1998-07-14 修回:1999-08-20), http://www.100md.com
单位:苗竹林 200001 上海第二医科大学附属仁济医院妇产科;汤希伟,林其德 现在内蒙古包头钢铁厂医院妇产科
关键词:
中华妇产科杂志/991113 血液流动造成身体某一节段的容积变化,而容积的变化有其相应的电阻抗变化,记录此种阻抗变化,即可间接推测血流情况。在心动周期中,随心脏舒缩活动而引起的血液动力学变化势必反映在组织的电阻抗变化上,心阻抗图(ICG)是一种判断心脏功能,反映心脏血液动力学变化的无创伤检查法,我们采用ICG测定以了解麻醉和剖宫产术对妊娠合并心脏病不同程度心功能损害者的影响。
一、资料与方法
1.资料来源:从1995年8月至1998年1月在上海第二医科大学附属仁济医院妇产科、上海产科心脏病监护中心住院分娩的患者中,筛选出妊娠合并心脏病55例作为观察组,其中先天性心脏病16例、风湿性心脏病17例、病毒性心肌炎14例、围产期心肌病5例、妊高征性心肌病3例,按照纽约心脏病协会心功能分级法,分为心功能Ⅰ~Ⅱ级30例,Ⅲ~Ⅳ级25例,随机选择同期非心脏病剖宫产孕妇15例,做为对照组。
, 百拇医药
2.方法:采用美国无创伤连续心排量监护仪(NCCOM3型),阻抗电极采用一次性银-氯化银凝胶电极,分别固定于受检者额状面与两颈肩交界点,胸骨剑突尖端水平与两侧腋中线交界点,及其以上4点的远心侧5 cm处,受检者麻醉后平卧,连续记录麻醉后5分钟、手术开始到术毕各主要操作时心功能参数,包括胸液指数(TFI)、心室射血时间(VET)、射血速度指数(EVI)、心排量(CO)、心率(HR)、每搏输出量(SV)。
3.统计学处理:参数采用
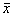 ±s表示,各组对比采用t检验。
±s表示,各组对比采用t检验。二、结果
1.麻醉后5分钟与胎盘娩出时心功能各项指标的比较:麻醉后5分钟两组间各参数比较,差异无显著性。而当胎盘娩出时对照组及心功能Ⅰ~Ⅱ级者EVI、CO、SV显著升高(P<0.05),其中CO、SV升高极显著(P<0.001),与心功能Ⅲ~Ⅳ级者比较,差异有极显著性(P<0.001),见表1。
, 百拇医药
2.剖宫产术中各组平均CO值变化:剖宫产过程中,当破水、胎儿娩出时,CO值开始升高,胎盘娩出时达高峰,对照组及心功能Ⅰ~Ⅱ级者CO值随后缓慢下降,至术毕基本恢复到术始状态;而心功能Ⅲ~Ⅳ级者CO值升高幅度较小,且持续时间短。
三、讨论
表1 两组产妇麻醉后5分钟及胎盘娩出时心功能各参数的比较 组别
例数
时间
TFI(Ω)
WET(sec)
EVI(Ω/sec)
CO(L/min)
, 百拇医药
HR(beat/min)
SV(L/beat)
对照组
15
A
25.8±4.1
0.26±0.11
1.88±0.23
4.6±0.2
92.9±15.7
45.3±7.2
观察组
, 百拇医药
B
24.4±3.9
0.29±0.03
2.34±0.55
8.1±0.9
99.0±7.1
75.3±16.3
心功能Ⅰ~Ⅱ级
30
A
23.8±3.0
0.23±0.21
, http://www.100md.com
1.78±0.69
4.7±0.6
95.0±10.6
49.0±5.8
B
23.4±2.3
0.26±0.02
2.66±1.17
7.5±0.8
96.2±9.8
78.2±10.4
心功能Ⅲ~Ⅳ级
, 百拇医药
25
A
24.3±2.6
0.25±0.13
1.76±1.20
4.4±0.6
98.9±4.9
39.6±10.3
B
23.4±3.1
0.27±0.14
2.11±0.91
, 百拇医药
4.9±0.9
101.1±8.0
41.2±9.2
注:A:麻醉后5分,B:胎盘娩出时
分娩是心脏病孕妇的一大难关,妊娠合并心脏病也是孕妇死亡的主要原因之一。近年来剖宫产手术的不断完善,很大程度上避免了阴道分娩时用力、疼痛、紧张等因素所造成的心肌缺血及心功能恶化的现象。但剖宫产术又作为一种有创伤性的操作,无疑也会产生一些不良的反应。非心脏病患者(可视为正常产妇)心功能各指标不断变化以适应机体的需要,尤其是在破水、取胎及胎盘娩出过程中常引起血液动力学的显著改变,CO、SV、EVI等参数显著升高。其发生机理可能为(1)硬膜外阻滞虽能满足手术止痛和肌肉松弛要求,但还不能完全阻滞手术强烈刺激引起的应急反应,心排出量急剧增加以满足机体耗氧的需要。(2)胎儿娩出后,子宫骤然缩小,膈肌下降,引起心脏大血管机械性移位。(3)胎儿胎盘娩出后,胎盘血循环停止,血窦内血液大量进入体循环中,回心血量增加。上述因素导致血液动力学的急剧变化,使心脏负荷在妊娠期心脏负担加重的基础上进一步增加,若心功能不全时,易诱发心力衰竭。
, 百拇医药
心功能Ⅰ~Ⅱ级者在剖宫产手术过程中,心排出量等心功能指标的变化与正常者无显著差异,说明该组患者心脏有很好的代偿能力,能耐受麻醉及剖宫产等各种操作的刺激。心功能Ⅲ级以上者在剖宫产主要操作过程中,上述参数无明显升高,有些甚至下降,说明这些患者多数病情比较严重,心功能储备甚差,在某些强烈刺激下,CO值不能在应急状态下适应全身耗氧增加的需要。
因此,术前明确心血管损害程度和合理进行围手术期综合处理,十分重要。对心功能Ⅲ级及以上的患者应作强心、利尿、扩张血管、营养心肌及维持电解质平衡的处理,尽量提高患者对麻醉、手术的耐受能力,术前、术后积极抗感染,术中改进关键步骤的手术操作,维护心功能,改善患者全身状态,在严密监护下输血、补液,常规行心电、血压等监护。
正常妊娠期及产褥期心排量的变化国内外的学者已做了大量的研究[1],大量资料表明,应用ICG所测CO值与热稀释法及导管法所测值,在心脏病患者及动物实验中都显示有很好的相关性[2-4]。本研究采用阻抗法测定妊娠合并心脏病的产妇剖宫术中心功能的改变,对了解病情及合理处理有指导意义。临床上应重视此类伤害性刺激对血流动力学的不利影响,手术中积极避免或尽量减少不适当的操作。
, http://www.100md.com
参考文献
1 Vanoppen AC, Stigter RH, Bruinse HW, et al. Cardiac output in normal pregnancy: a critical review. Obstet Gynecol, 1996, 87: 310-318.
2 Fuller HD. Evaluation of left ventricular function by impedance cardiography: a review. Progress Cardiovasc Dis, 1994, 36: 267-273.
3 Weiss S, Calloway E, Cairo J, et al. Comp- arison of cardiac output measurement by thermodilution and thoracic electrical bioimpedance in critically ill versus non-critically ill patients. Am J Emerg Med, 1995, 15: 626-631.
4 Doering L, Lum E, Dracup K, et al. Predictors of between method differences in cardiac output measuremrnt using thoracic electrical bioimpedance and thermodilution. Crit Care Med, 1995, 23: 1667-1673.
(收稿:1998-07-14 修回:1999-08-20), http://www.100md.com