影响非酮症高渗性糖尿病昏迷患者预后的因素
作者:柯涓
单位:广东省潮州市中心医院内科 521000
关键词:
广东医学000860 非酮症高渗性糖尿病昏迷(NHDC)是糖尿病急性代谢紊乱的一种表现。我院1992~1999年收治糖尿病患者872例,其中发生NHDC 62例,占7.1%。现报道如下。
1 资料与方法
1.1 一般资料 62例病例均符合1985年WHO糖尿病的诊断标准,血浆渗透压均≥350 mmol/L,同时伴有轻重不一的精神神经症状。尿酮体弱阳性36例,余病例尿酮均为阴性。男30例,女32例。年龄30~74岁,平均56.9岁。其中2型糖尿病60例,1型糖尿病2例。入院前无明确糖尿病史12例(占19%)。误诊8例(占13%),7例误诊为脑血管意外,1例误诊为精神病发作。
, http://www.100md.com
表1 预后与年龄、入院血糖、渗透压及器官功能衰竭发生率关系
例数(男/女)
年龄(岁)
入院血糖
(mmol/L)
入院渗透压
(mmol/L)
器官功能衰竭
[例(%)]
恶化组
24(12/12)
62.9±8.7
, 百拇医药
40.2±11.8
355.2±21.4
23(96)
治愈组
38(18/20)
53.3±14.3
38.6±10.9
362.3±20.7
5(13)
P值
<0.01
>0.05
, 百拇医药
>0.05
<0.01
1.2 主要临床症状 口渴、多饮、多尿48例(77%),纳差、恶心、呕吐30例(48%),昏迷26例(42%),嗜睡、幻觉、定向障碍30例(48%),上肢拍击样震颤、癫痫样抽搐5例(8%),偏盲1例(6%)。
1.3 诱因 感染40例(64%),无饮食控制并停用降糖药6例(10%),不适当应用某些药物(葡萄糖、利尿剂,糖皮质激素)5例(8%),脑出血1例,过度疲劳3例,手术2例,无明显诱因3例。
1.4 并发症 54例(87%)存在并发症,其中并发器官功能衰竭者(指心力衰竭、呼吸衰竭、肾衰竭、脑出血、心肌梗死等)28例。
1.5 治疗及预后判断 本组患者诊断明确后经补充血容量,积极控制血糖等综合治疗后,依其转归分为治愈组(血浆高渗状态消除,血糖控制良好)及恶化组(死亡或因病情恶化自动出院者),观察两组年龄、入院时血糖、血浆渗透压及器官功能衰竭数目之间的差异。
, 百拇医药
1.6 统计学处理 计量资料以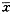 ±s表示,采用t检验,率的比较采用χ2检验。
±s表示,采用t检验,率的比较采用χ2检验。
2 结果
2.1 预后与年龄、入院血糖、血浆渗透压的关系 见表1。
2.2 预后与器官功能衰竭的关系 见表2。
表2 多脏器功能衰竭与预后关系 器官功能衰竭数
例数
死亡数
病死率(%)
1
, http://www.100md.com
10
7
70
2
12
11
91
3
6
6
100
组间比较P<0.05
3 讨论
, http://www.100md.com NHDC以严重失水、高血糖、高血浆渗透压,较轻或无酮症,伴不同程度的神经精神系统表现为特征。最初表现为口干、多饮、多尿加重,纳差、恶心呕吐。此时若能及时治疗,病情逆转较快,预后良好。否则,病情进一步发展,出现严重脱水及神经精神症状,患者反应迟钝,烦躁,嗜睡,逐渐进入昏迷状态。本组患者来诊时均有不同程度的精神神经症状,42%处于昏迷状态。血容量下降可致肾前性肾功能衰竭,表现为少尿或无尿,本组患者肾功能衰竭占23%。NHDC多发生于2型糖尿病患者,患者体内的胰岛素浓度虽不足以控制高血糖,但仍可抑制脂肪代谢分解,同时,极高血糖、高渗状态也是抑制酮体产生的主要原因,临床表现为轻或无酮症。本组中30例尿酮弱阳性,余均为阴性。进食少,呕吐及体内少量胰岛素使血糖升高不明显,因此部分患者血浆渗透压>350 mmol/L,但血糖达不到33.6 mmol/L,仍应按NHDC治疗。
NHDC多见于病情很轻或未明确诊断的2型糖尿病老年患者,或以其他严重并发症(如脑出血)来诊患者,因而掩盖原发病,易误漏诊。本组62例中入院前无明确糖尿病史12例,占19%,入院时误诊8例,占13%,多误诊为脑血管意外疾病。因糖尿病易并发脑出血或脑梗死,应鉴别之,以防漏诊。本病的早期诊断很重要,凡有原因未明的脱水、休克、意识障碍者均应想到本病的可能,尤其是血压低而尿量多者更要疑及。本症出现神经系统症状较多,这是区别糖尿病酮症酸中毒的一个特点。
任何引起血糖升高和脱水的因素皆可诱发本病,常见诱因有感染、胃肠道疾病、急性脑血管意外、不适当应用某些药物(如葡萄糖,利尿剂,糖皮质激素,免疫抑制剂等)、血液透析、手术、心肌梗死等。本组中感染为最常见诱因,占64%,无饮食控制并停用降糖药6例,占10%,此与糖尿病教育不够深入有关。
NHDC的治疗基于本病的病理生理,治疗的原则应尽快补液,纠正脱水及高渗状态,降低血糖。目前多主张用小剂量胰岛素[0.1 u/(kg*h)]静脉输入。纠正电解质紊乱及酸碱失衡状态。寻找和消除诱因,防治并发症,进行深入细致的糖尿病教育。
(收稿日期:2000-01-08), 百拇医药
单位:广东省潮州市中心医院内科 521000
关键词:
广东医学000860 非酮症高渗性糖尿病昏迷(NHDC)是糖尿病急性代谢紊乱的一种表现。我院1992~1999年收治糖尿病患者872例,其中发生NHDC 62例,占7.1%。现报道如下。
1 资料与方法
1.1 一般资料 62例病例均符合1985年WHO糖尿病的诊断标准,血浆渗透压均≥350 mmol/L,同时伴有轻重不一的精神神经症状。尿酮体弱阳性36例,余病例尿酮均为阴性。男30例,女32例。年龄30~74岁,平均56.9岁。其中2型糖尿病60例,1型糖尿病2例。入院前无明确糖尿病史12例(占19%)。误诊8例(占13%),7例误诊为脑血管意外,1例误诊为精神病发作。
, http://www.100md.com
表1 预后与年龄、入院血糖、渗透压及器官功能衰竭发生率关系
例数(男/女)
年龄(岁)
入院血糖
(mmol/L)
入院渗透压
(mmol/L)
器官功能衰竭
[例(%)]
恶化组
24(12/12)
62.9±8.7
, 百拇医药
40.2±11.8
355.2±21.4
23(96)
治愈组
38(18/20)
53.3±14.3
38.6±10.9
362.3±20.7
5(13)
P值
<0.01
>0.05
, 百拇医药
>0.05
<0.01
1.2 主要临床症状 口渴、多饮、多尿48例(77%),纳差、恶心、呕吐30例(48%),昏迷26例(42%),嗜睡、幻觉、定向障碍30例(48%),上肢拍击样震颤、癫痫样抽搐5例(8%),偏盲1例(6%)。
1.3 诱因 感染40例(64%),无饮食控制并停用降糖药6例(10%),不适当应用某些药物(葡萄糖、利尿剂,糖皮质激素)5例(8%),脑出血1例,过度疲劳3例,手术2例,无明显诱因3例。
1.4 并发症 54例(87%)存在并发症,其中并发器官功能衰竭者(指心力衰竭、呼吸衰竭、肾衰竭、脑出血、心肌梗死等)28例。
1.5 治疗及预后判断 本组患者诊断明确后经补充血容量,积极控制血糖等综合治疗后,依其转归分为治愈组(血浆高渗状态消除,血糖控制良好)及恶化组(死亡或因病情恶化自动出院者),观察两组年龄、入院时血糖、血浆渗透压及器官功能衰竭数目之间的差异。
, 百拇医药
1.6 统计学处理 计量资料以
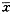 ±s表示,采用t检验,率的比较采用χ2检验。
±s表示,采用t检验,率的比较采用χ2检验。2 结果
2.1 预后与年龄、入院血糖、血浆渗透压的关系 见表1。
2.2 预后与器官功能衰竭的关系 见表2。
表2 多脏器功能衰竭与预后关系 器官功能衰竭数
例数
死亡数
病死率(%)
1
, http://www.100md.com
10
7
70
2
12
11
91
3
6
6
100
组间比较P<0.05
3 讨论
, http://www.100md.com NHDC以严重失水、高血糖、高血浆渗透压,较轻或无酮症,伴不同程度的神经精神系统表现为特征。最初表现为口干、多饮、多尿加重,纳差、恶心呕吐。此时若能及时治疗,病情逆转较快,预后良好。否则,病情进一步发展,出现严重脱水及神经精神症状,患者反应迟钝,烦躁,嗜睡,逐渐进入昏迷状态。本组患者来诊时均有不同程度的精神神经症状,42%处于昏迷状态。血容量下降可致肾前性肾功能衰竭,表现为少尿或无尿,本组患者肾功能衰竭占23%。NHDC多发生于2型糖尿病患者,患者体内的胰岛素浓度虽不足以控制高血糖,但仍可抑制脂肪代谢分解,同时,极高血糖、高渗状态也是抑制酮体产生的主要原因,临床表现为轻或无酮症。本组中30例尿酮弱阳性,余均为阴性。进食少,呕吐及体内少量胰岛素使血糖升高不明显,因此部分患者血浆渗透压>350 mmol/L,但血糖达不到33.6 mmol/L,仍应按NHDC治疗。
NHDC多见于病情很轻或未明确诊断的2型糖尿病老年患者,或以其他严重并发症(如脑出血)来诊患者,因而掩盖原发病,易误漏诊。本组62例中入院前无明确糖尿病史12例,占19%,入院时误诊8例,占13%,多误诊为脑血管意外疾病。因糖尿病易并发脑出血或脑梗死,应鉴别之,以防漏诊。本病的早期诊断很重要,凡有原因未明的脱水、休克、意识障碍者均应想到本病的可能,尤其是血压低而尿量多者更要疑及。本症出现神经系统症状较多,这是区别糖尿病酮症酸中毒的一个特点。
任何引起血糖升高和脱水的因素皆可诱发本病,常见诱因有感染、胃肠道疾病、急性脑血管意外、不适当应用某些药物(如葡萄糖,利尿剂,糖皮质激素,免疫抑制剂等)、血液透析、手术、心肌梗死等。本组中感染为最常见诱因,占64%,无饮食控制并停用降糖药6例,占10%,此与糖尿病教育不够深入有关。
NHDC的治疗基于本病的病理生理,治疗的原则应尽快补液,纠正脱水及高渗状态,降低血糖。目前多主张用小剂量胰岛素[0.1 u/(kg*h)]静脉输入。纠正电解质紊乱及酸碱失衡状态。寻找和消除诱因,防治并发症,进行深入细致的糖尿病教育。
(收稿日期:2000-01-08), 百拇医药