肝移植后免疫抑制剂与肠道菌群相互作用的研究进展
他克莫司,麦考酚酯
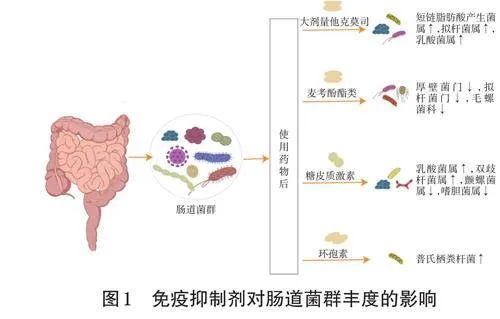
关键词免疫抑制剂;肠道菌群;肝移植;他克莫司;环孢素;麦考酚酯;糖皮质激素
肝移植后,排斥反应是不可避免的病理生理过程,也是导致移植失败的主要原因之一,其机制复杂,涉及众多的分子和信号通路。免疫抑制剂是对机体的免疫反应具有抑制作用的药物,能抑制免疫细胞(T细胞、B细胞和巨噬细胞等)的增殖和功能,从而抑制免疫反应。免疫抑制剂虽然会引起高血压、感染、高脂血症等多种不良反应,但却是预防排斥反应的首选药物,能提高受者和移植物的存活率[1]。目前临床使用的免疫抑制剂主要有糖皮质激素、类固醇、钙调神经磷酸酶抑制剂(环孢素、他克莫司)、抗代谢药(吗替麦考酚酯、硫唑嘌呤)和哺乳动物雷帕霉素靶蛋白(mammaliantargetofrapamycin,mTOR)抑制剂(西罗莫司、依维莫司)等。肝移植后的免疫抑制治疗方案尚无统一标准,免疫抑制个体化治疗是目前研究的难点和方向[1]。
肠道菌群可以促进免疫系统的发育,激活免疫系统,其失调与一些疾病的发生和发展密切相关。肠道菌群的失衡会通过能量吸收、胆碱、短链脂肪酸、脑-肠轴、胆汁酸等多种途径影响宿主的健康[2]。研究结果表明,肠道菌群可影响精神分裂症、多发性硬化症、肝脏疾病等多种疾病的发生发展[3],但具体机制尚不清楚。本文主要综述了肝移植后免疫抑制剂与肠道菌群之间的相互作用,以期为临床用药提供一定的依据,帮助优化免疫抑制治疗方案,同时减少药物不良反应。
1 肝移植对肠道菌群的影响
研究表明,肝移植与肠道生态失调有关,其特征是总细菌量和有益细菌(如双歧杆菌、普氏栖粪杆菌和乳酸菌属)减少,肠杆菌科和肠球菌属细菌增加[4]。肝移植患者术后感染的发生率为47%~80%,病死率高达13%~36%,以肠道感染最为常见[5]。肝移植可破坏肠道屏障,使内毒素和细菌进入血液或腹腔,从而导致肠道感染[5];同时,肝移植术中存在无肝期,肝移植术后早期肝功能恢复也需要时间,门静脉血流阻断、重建会导致肠道血液回流淤滞,因此肝移植后早期肠道菌群失调的风险较高[6];而且,血液循环受阻会导致肠道屏障受损,在肝移植术前、术中和术后是否接受过抗菌药物的预防和治疗,以及术后是否有终末期肝病相关并发症,这些因素均可能破坏肠道菌群的平衡[7]。此外,肝移植后抗菌药物的使用也会破坏肠道中的有益菌群,导致肠道菌群失衡,这种失衡可能会导致肠道功能紊乱、免疫系统受损以及其他健康问题的发生[8] ......
您现在查看是摘要页,全文长 10974 字符。