综合血糖控制方法在喉癌合并2型糖尿病患者术后的应用
 |
摘 要目的:探讨综合血糖控制方法对喉癌合并2型糖尿病患者术后血糖的影响。方法:将40例喉癌合并2型糖尿病患者随机分为实验组和对照组,实验组在术后不同阶段采用不同的血糖控制方法,对照组采用常规根据血糖皮下注射胰岛素的方法控制血糖。分别对术前1d、术后1d、3d、6d、11d的空腹血糖进行比较。结果:术前1d和术后11d两组患者空腹血糖无统计学意义(p>0.05),而术后1d 、3d、6d两组患者空腹血糖有统计学意义(p<0.05)。结论:对喉癌合并2型糖尿病患者在术后不同阶段分别采用针对性强的血糖控制方法能很好地控制血糖。
关键词喉癌;2型糖尿病;血糖控制
喉癌是耳鼻喉科常见肿瘤,手术是治疗喉癌的主要手段[1],而糖尿病尤其是2型糖尿病呈逐年上升趋势,使喉癌合并2型糖尿病患者逐年增加。由于喉癌患者术后能量需求大大增加及喉解剖位置的特殊性使其在术后不同阶段给予的营养支持方式不同;再加上手术应激使血糖升高,从而导致合并以饮食控制为主要治疗手段的2型糖尿病患者血糖控制更加困难。如果血糖控制不好,将容易继发感染甚至引起严重并发症。所以,找到一种既能满足机体能量需求又能稳定控制血糖的方法对喉癌合并2型糖尿病术后患者至关重要。我科于2004年2月至2008年10月对40例喉癌合并2型糖尿病术后患者施行综合血糖控制方法,取得良好的效果。
, http://www.100md.com
1对象与方法
1.1对象
本组病例40例,均系T2~T3期喉癌需手术治疗且符合1999年WHO糖尿病诊断标准需用胰岛素治疗的2型糖尿病患者。两组患者性别、年龄、病程、治疗前空腹血糖、营养支持比较差异无统计学意义,具有可比性。将40例患者随机分为实验组和对照组,各20例。术后营养支持方式均采用:手术当日禁食;术后1~3d给予500~1500ml肠内营养液加上1500ml左右全营养混合液(TNA液)肠外营养;术后4~5d给予1000~1800ml肠内营养液加上1000ml左右TNA液肠外营养;术后6~10d给予1800~2200ml肠内营养液;术后11~14d训练经口进食很快从鼻饲过渡到完全经口进食。
1.2 方法
1.2.1 血糖控制方法
对照组:术前监测空腹及餐后2h血糖,术后q4h~q6h监测血糖,根据血糖值动态调整皮下注射胰岛素的剂量。
, http://www.100md.com
实验组:术前同对照组,手术当日至术后3d均采用微量泵经静脉持续胰岛素稀释液泵入,q4h测血糖;术后4~5d采用将所需胰岛素总量2/3加入TNA液中,余下剂量根据血糖水平通过皮下注射给予;术后6~10d采用糖水中加入胰糖比,q6h测血糖酌情给予皮下注射胰岛素治疗;术后10~14d则只根据q8h血糖水平皮下注射胰岛素治疗。
1.2.2资料收集
血糖测定均采用强生公司床旁血糖仪及12号血糖试纸行床旁毛细血糖监测。此方法为指尖采血,操作简单,结果准确,且及时报告血糖检测结果。
1.2.3效果评价
对术前1d、术后1d 、3d、6d、11d空腹血糖(清晨7点)进行比较。
1.2.4统计学方法
, http://www.100md.com
将所得数据采用t检验。
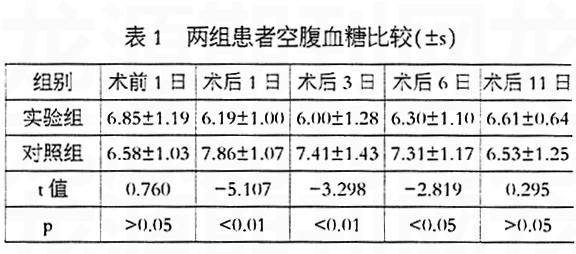
2结果(见表1)
3讨论
3.1引起喉癌合并2型糖尿病患者术后血糖升高的因素
有研究证明,癌症患者葡萄糖生成和摄取明显大于对照组,且机体对胰岛素耐受、敏感性降低,胰岛素对外源性葡萄糖的刺激分泌减弱[2];术前心理应激使肝糖原分解增加,血糖升高[3];手术后机体的应激反应造成肾上腺功能亢进,糖代谢分泌增加,血糖升高;喉癌术后患者需要摄入高能量营养物质,其最佳的碳水化合物就是葡萄糖。而对于2型糖尿病患者来说,存在胰岛素抵抗伴随胰岛素相对不足,糖代谢紊乱,血糖异常升高。以上因素再加上喉癌术后患者营养支持的特殊性使术后患者血糖控制十分困难。
3.2糖尿病高血糖对喉癌术后患者切口愈合的影响
, http://www.100md.com
糖尿病患者组织利用葡萄糖能力下降,不能满足喉癌术后患者机体高能量需求,机体动员体内储备能量,使蛋白质、脂肪分解代谢加速,合成减少,机体能量蛋白质缺乏,呈负氮平衡状态,白细胞吞噬作用减低,淋巴细胞异常,严重时影响免疫功能,易继发感染,且感染后较难治愈;蛋白质缺乏可减慢新微血管形成、成纤维细胞增殖和胶原合成;术后机体应激反应糖代谢增强,作为代谢底物的乳酸和乳酸盐量增加,形成酸性环境,不利于切口愈合。以上因素使喉癌合并2型糖尿病患者机体抵抗力低,术后切口愈合能力较非糖尿病患者差,易感染,而感染又将加重糖尿病形成恶性循环。所以能否将喉癌合并2型糖尿病患者术后血糖控制在正常范围将直接影响切口愈合。
3.3喉癌合并2型糖尿病患者术后采用综合血糖控制方法是科学、有效、可行的。
根据结果(表1)显示术前两组病例空腹血糖无显著差异,且血糖控制较好,其值均在外科手术允许的<11.1mmol/l。术前因患者经口进食,饮食规律,血糖易于控制,故只采用糖尿病饮食+皮下注射胰岛素治疗即可。
, 百拇医药
手术当日及术后3d前患者处于高度应激状态加上术后1d开始的肠内外营养支持使血糖高不易持续稳定控制在正常范围。但根据结果(表1)显示术后1d 、3d空腹血糖实验组明显优于对照组其血糖控制良好,达到糖尿病控制标准[4]的良好水平。因此阶段患者持续24h静脉输液通道开放,使得采用微量泵经静脉持续胰岛素稀释液泵入得以方便实现;有研究表明,采用微量泵经静脉持续胰岛素稀释液泵入吸收快,用药后1/2~1h即可达到较高血药浓度,很快降低血糖。因持续给药且由静脉留置针或深静脉置管的三通管处输入,其有效浓度能控制患者血糖持续稳定在正常范围内,便于调节,全身吸收率高,经济,给药简单,还可避免局部不良反应,患者痛苦小,易于接受[5]。
针对术后4~5d患者肠内营养比例增加,肠外营养比例减少,以及患者下床活动等病情需要所用的血糖控制方法的依据是;有研究表明TNA液中加入的胰岛素估计有10%~80%被输液袋和输液器所吸附,采用将所需胰岛素总量2/3加入全营养混合液(TNA液)中,余下剂量通过另外方式给予,以便根据血糖水平及时调整胰岛素用量,这对术后病人尤为重要。[4]这样既可以保证患者的血糖不会因TNA液的原因而升高,又可以抵消肠内营养所含能量,从而使血糖控制良好。
, http://www.100md.com
术后6~10d患者采用完全肠内营养,进食比较有规律且活动量大大增加,手术应激因素对血糖的影响明显减小,使得血糖控制较前容易。因此,只需在静脉输入的糖水中加入胰糖比1:3~4,同时根据血糖水平采用胰岛素皮下注射抵消肠内营养所含能量即可。
术后11~14d患者处于康复期,不再静脉用药,开始饮食训练且很快就能从鼻饲过渡到完全经口进食。此阶段随着影响患者血糖升高的众多因素的消除,患者血糖控制更加容易,因此又恢复到常规的糖尿病饮食+皮下注射胰岛素治疗即可。
4小结
综上所述,血糖持续稳定在正常范围对于喉癌合并2型糖尿病患者术后顺利康复至关重要。本文将患者动态发展的病情与不同胰岛素给药方法胰岛素的吸收速度及局部降解速度的不同相结合,在影响伤口愈合的关键时间术后10d内有效控制血糖且效果明显优于对照组,找到了一种对喉癌合并2型糖尿病患者术后经济、实用、有效的血糖控制方法。因为CSII(胰岛素泵)给药造价高并需具备一定的操作技术,且糖尿病病人患严重低血糖的可高达20%,输液部位感染的达15%,患酮症酸中毒者达10%[5],因此本文未采用CSII给药途径。
, http://www.100md.com
参考文献
[1] 田永泉.耳鼻咽喉科学[M].北京:人民卫生出版社,2001:203.
[2] 邵继智、顾景范、张思源.经肠营养[M]北京:军事医学科学出版社,1999:302~303.
[3] 胡佩城. 医护心理学[M].北京:北京医科大学出版社,2002:104.
[4] 曹伟新.临床营养新概念与新技术[M].北京:人民军医出版社,2002:111,126.
[5] 周峥、刘安琴、冯敏.外科糖尿病病人术后胰岛素给药途径研究[J].中华护理杂志,2000,35(8):456~458., 百拇医药(范玉霞 江庆华 杨 敏 江 华)